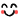当医院の「院長コラム」を読んでくださっている方から『先生はテレスコープ推しみたいですけどインプラントはやらないのですか?』
と質問がありました(笑) もちろん個人的にはテレスコープの方がお勧めですが、そんなことはありません! 開業以来17年、歯科医師キャリアでも20年以上インプラントはやっています。
その理由として臨床経験上『安心してインプラントが出来て、不安なく予後が保証出来る状態である人が少ない』からなのです。
今回はそのことについてご説明したいと思います。
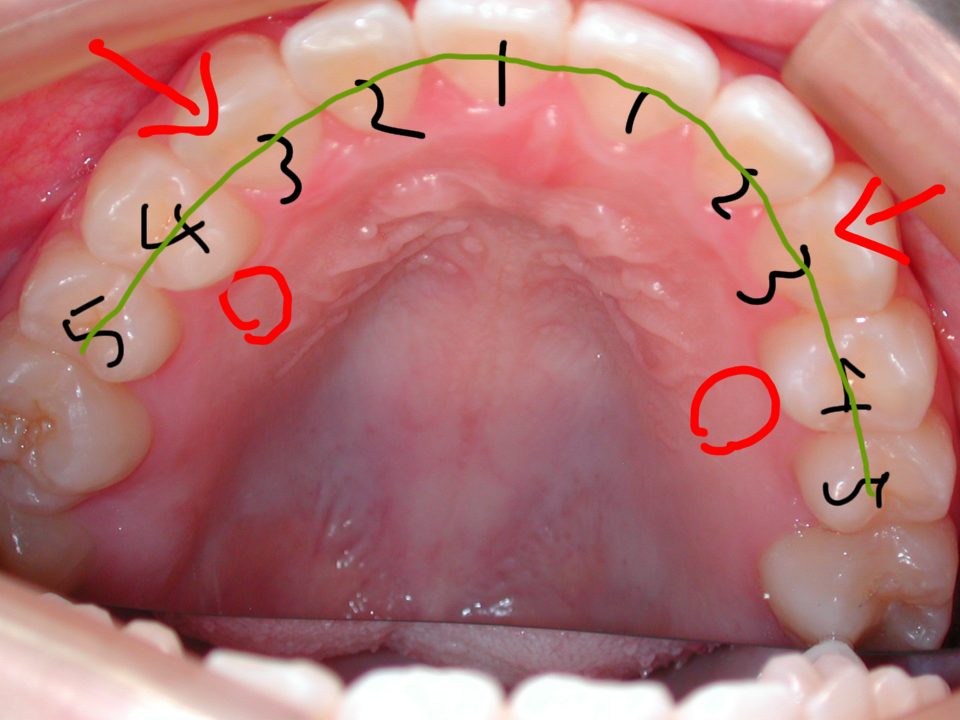
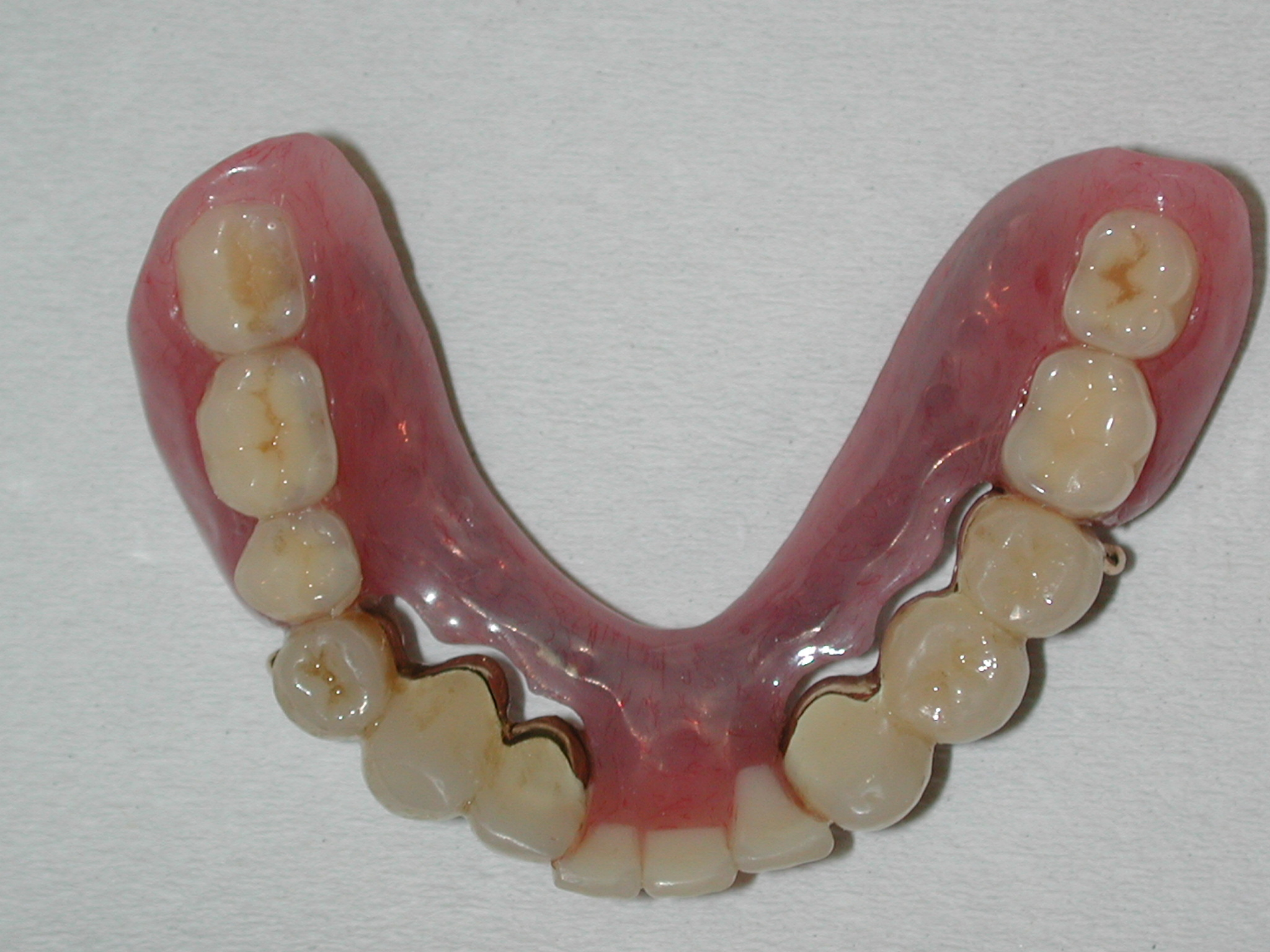
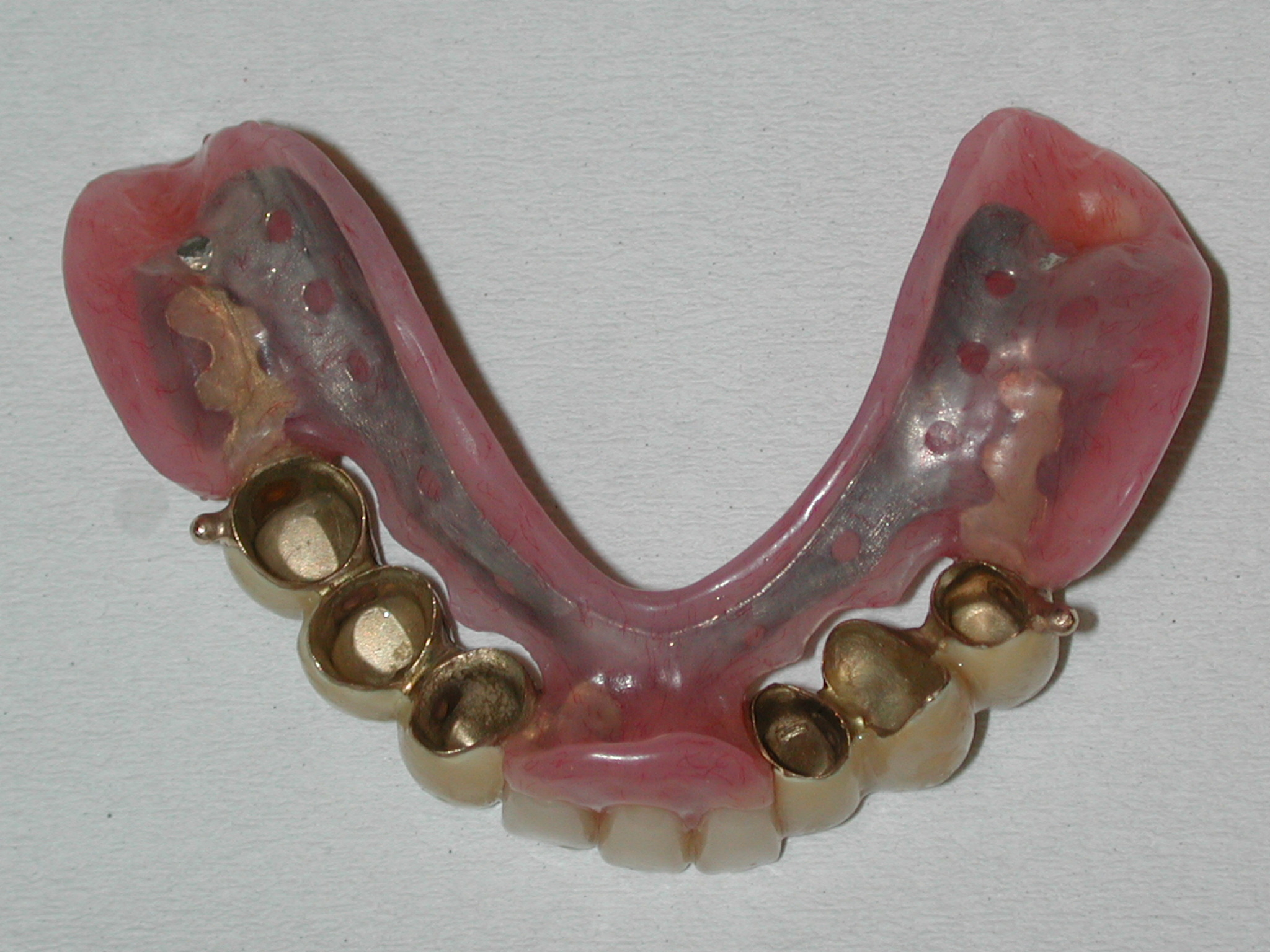
失った歯を補う方法として、かつては取り外し式の義歯や、周りの歯を削って支えて固定するブリッジなどの方法で噛めるようにするのが一般的でした。
しかしながら、それらの方法の最大の欠点が失われた部分以外の歯の侵襲を伴うということでした。インプラントはそれ自体、失われた場所だけを基本的に考えて人工歯根のインプラント埋め込み手術をして完結します。ですので非常に優れた方法の一つとして現在かなり普及してきました。
ただし長期的に維持できるかどうかは、残念ながらいろいろな要因をクリアーして初めて達成されるものだということも分かってきました
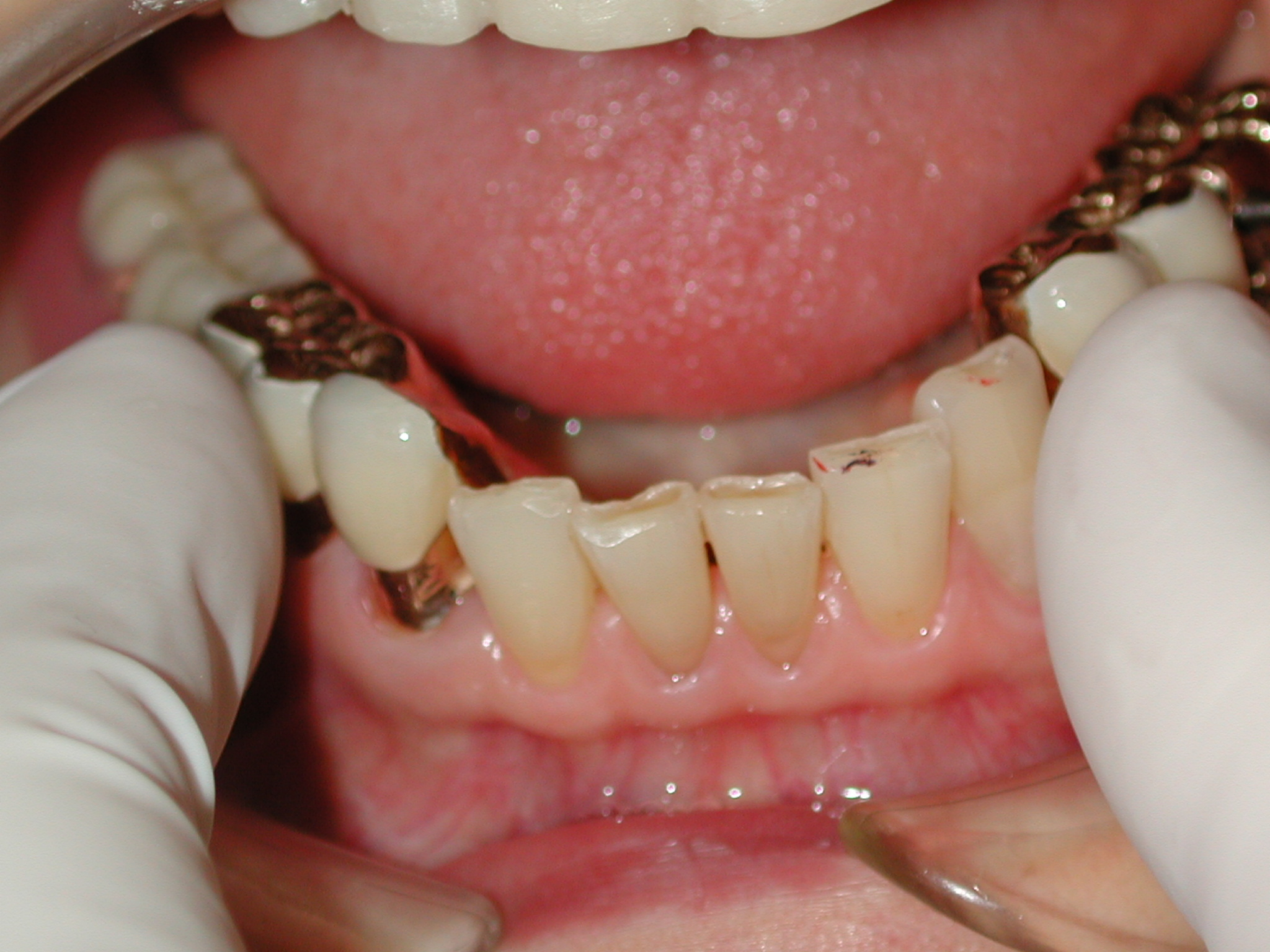
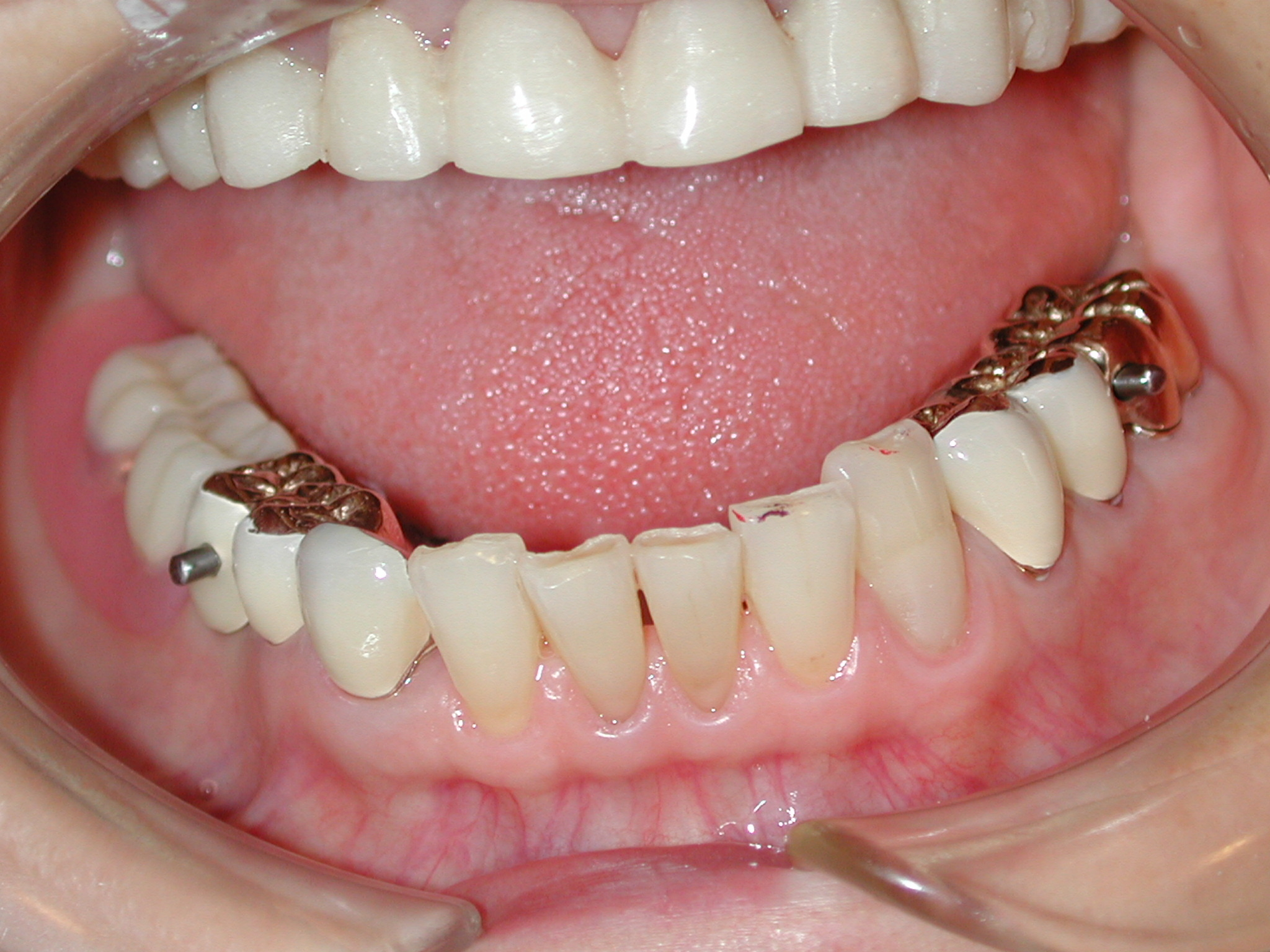
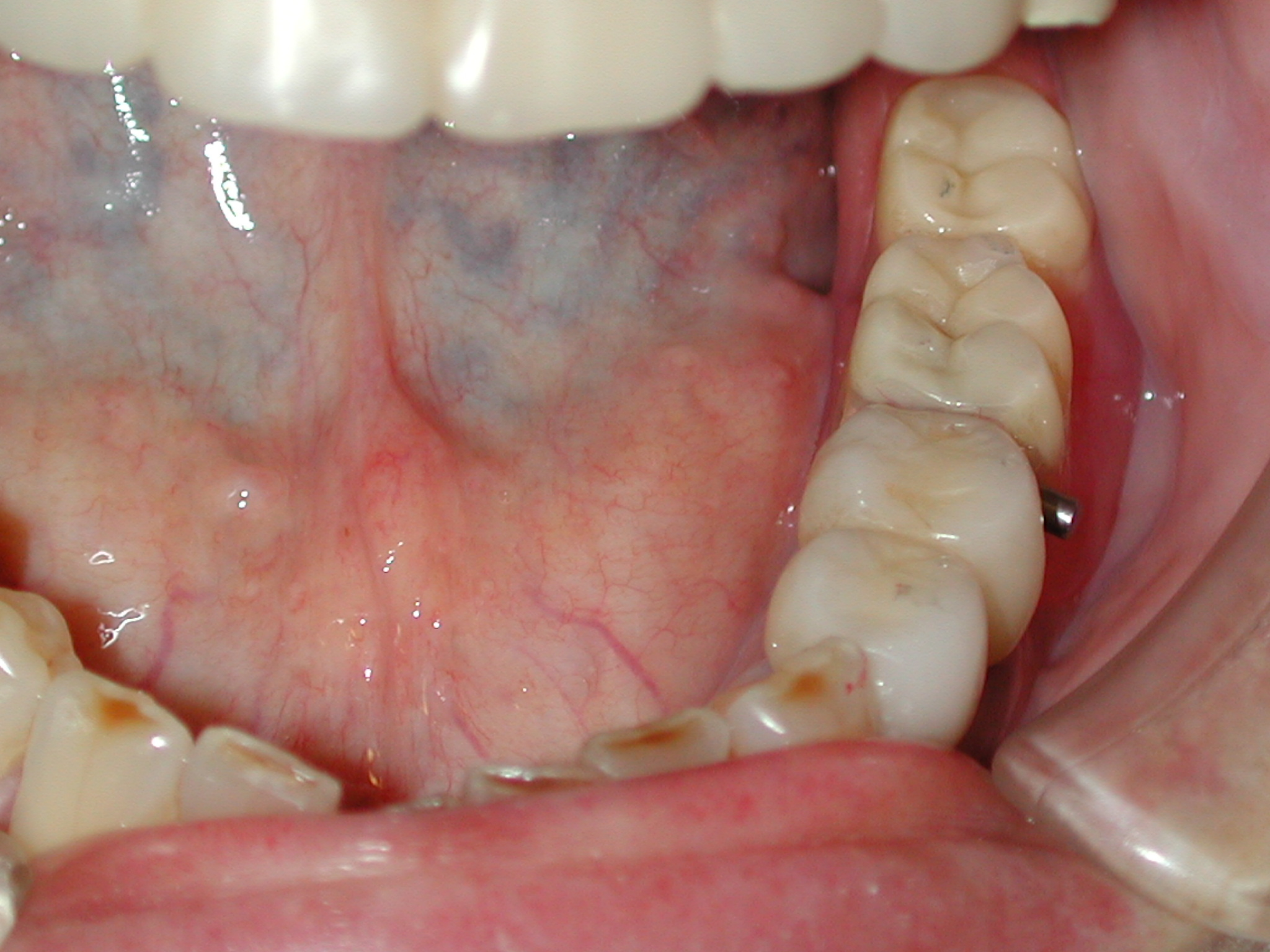
当院でのインプラントはもちろん他院で口腔外科専門医の手によって埋入され現在に至っている多数の種類のインプラントを見てきて、どういった場合にうまくいき、どういった場合に予後が安定しないのかという経験的なデータが蓄積されています。
失敗の原因が明らかになってくると、今度はその裏返しで成功の確率も挙げられるようになるのが科学的というものでしょう。
さて、失敗の原因は以下に列挙しましたが10個あり、かなり多岐にわたります。
オペの術式の方法が未熟である…などといった術者側の要因はクリアーするのが当たり前なのでそういったことは排除して列挙してみました。
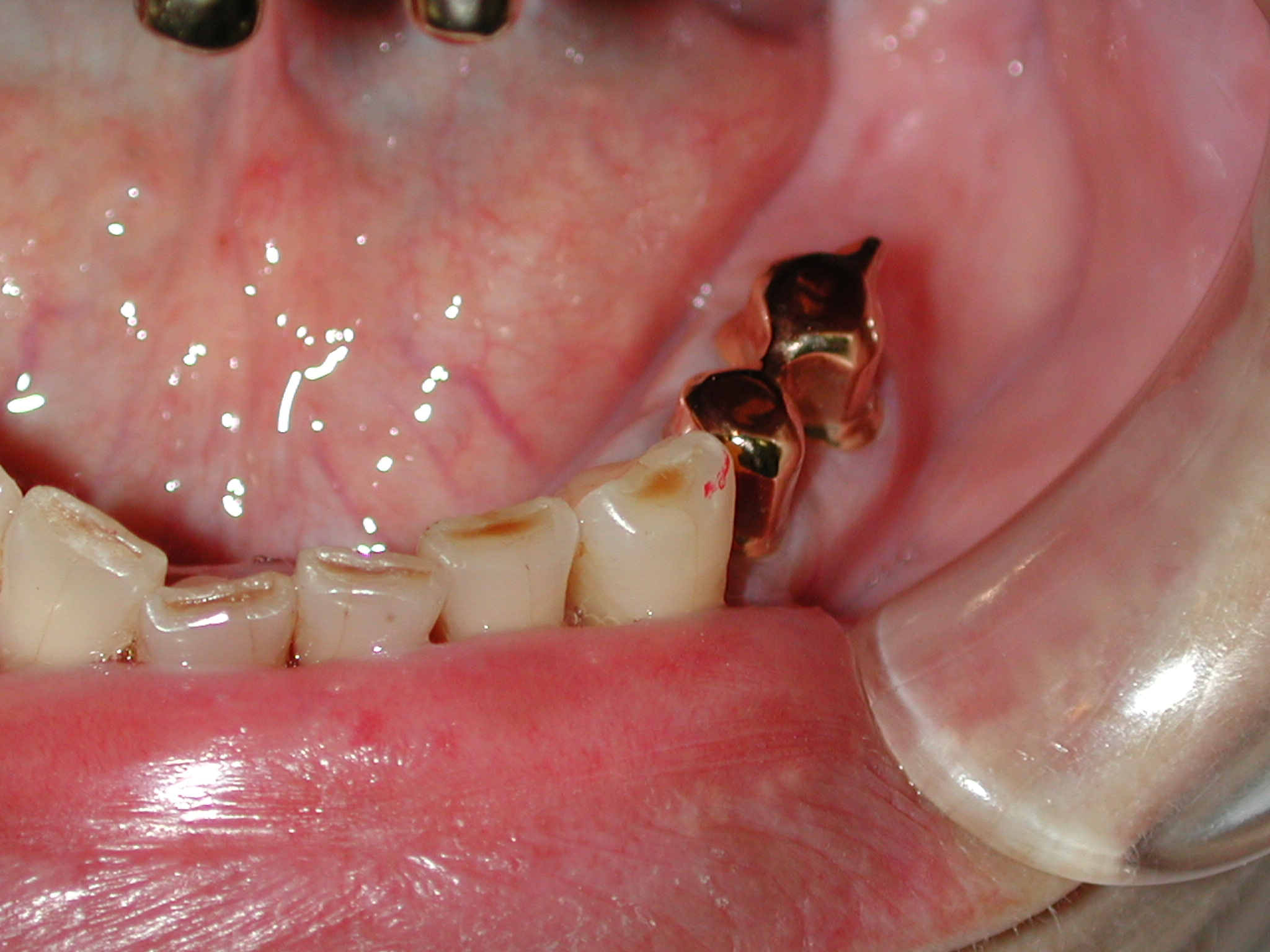
① インプラント埋入場所の骨が少ないか骨がほとんどない場合。
② 術前の口腔内環境の状態があまりよくなく、歯周病の歯が他に多く認められる場合
③ 術後の感染症対策、口腔ケア対策が十分でない場合
④ 内科などで代謝性の疾患などの持病を抱えている場合
⑤ かなりヘビーなブラキサー(夜間も含めて歯ぎしりの強い人)
⑥ 喫煙者 ⇒ インプラント失敗の95%の原因!
⑦ 負担過重な上部構造となっている場合
⑧ 噛み込みが深すぎる噛み合わせ
⑨ 上部構造の噛み合わせの高さが十分に取れない場合
⑩ 左右の噛み合わせのバランスが不調和な場合
①から⑥までは基本的にオペ前からの対策とオペ後の継続的な対策が必要です。
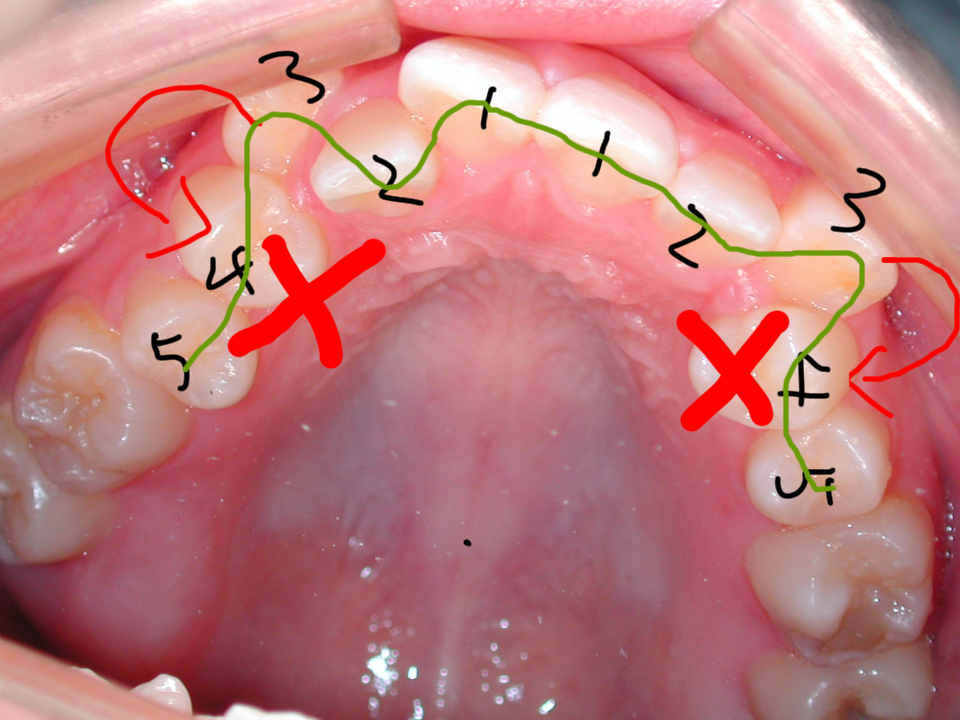
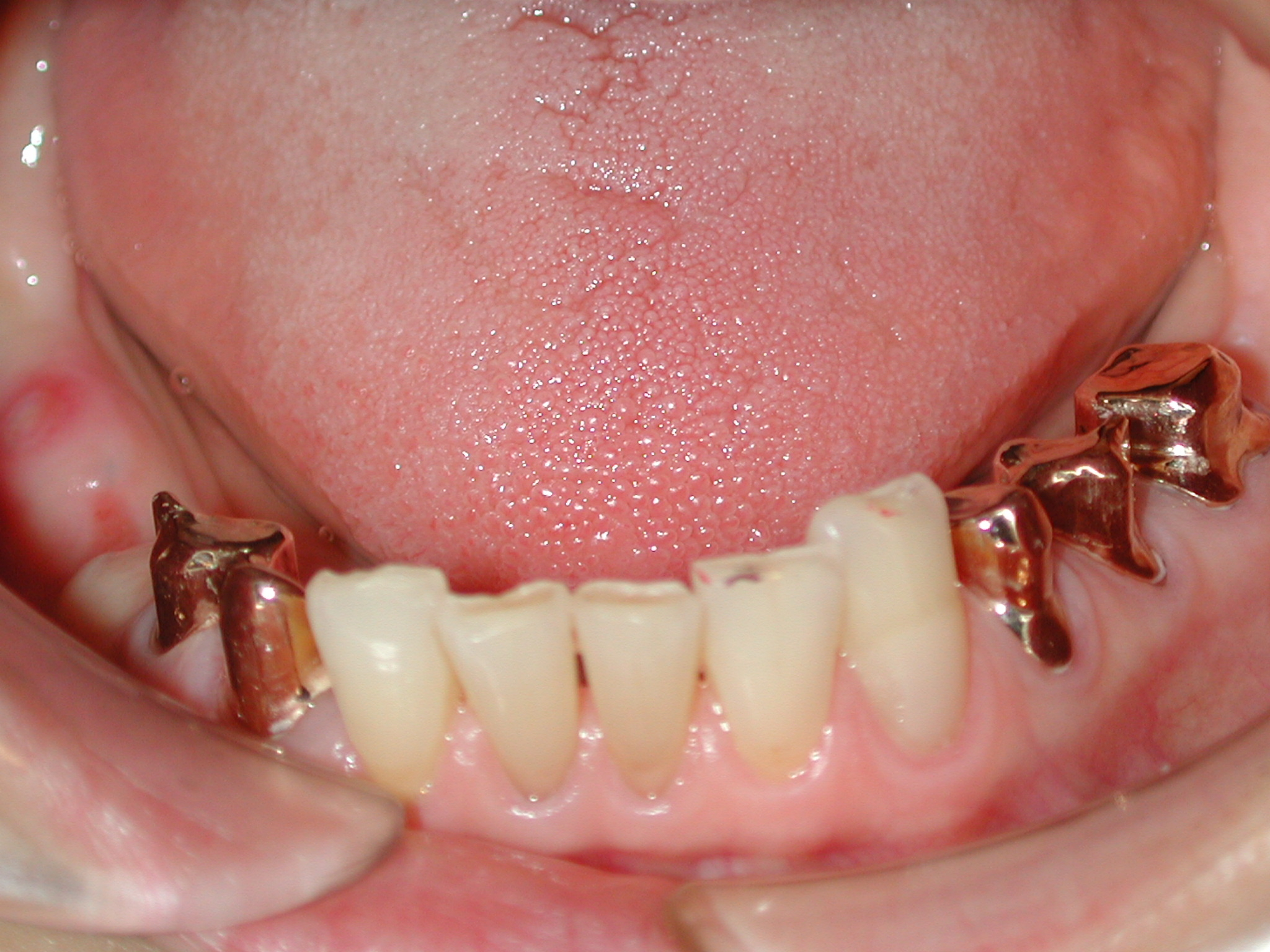
⑦ 以降に関しましては、実は全て噛み合わせに起因している問題です。
そもそもインプラントにならざるを得なかったこれまでの状況が仮に噛み合わせの不調和に起因するものであると考えられるのであれば、インプラントをする前の段階でまず矯正治療や他の部分の補綴処置などで噛み合わせの不調和を取り除いてからでないかぎり、そこにまたインプラントを埋入してもオーバーロード(負担過重)により、長期的にはやがてロスト(インプラント喪失)してしまう結果となります。
ですので、最も予後が良く安定している例は、歯周病でもない健康者の噛み合わせの方で突発的な事故などで歯を折って抜歯されてしまった場合など、本当にその部分だけを見て治療をすればよい場合です。こういった例は一生持つでしょうと言っても良いのかもしれません。
日常臨床ではこういった恵まれた?例はほとんどなく、人は一般的には事故などでない何らかの別の原因によって歯を失うことが多いのが現状です。
生活習慣病と呼ばれる歯周病であったり、元々の噛み合わせが悪かったり、形態的に不備がある大量生産的なかぶせ物が別の場所に入っていたり等々、実際そういった原因をもし完全に治してからでなくてはインプラントをしないということになると、巷で行われているかなりの数のインプラント症例は減るものと思われます。というのは、一口腔単位で総合的に良好なかみ合わせにするためにはまず矯正治療の費用がかかりますし、インプラントを埋める以外の場所にバランスの悪い形態のかぶせ物が過去に入れられている場合は、現状そこが痛くなくてもそれを全部やり変える必要が生じることになるからです。また歯周病であるなら何でもなくても診療所への定期的な通院が不可欠となりいずれにせよ費用と時間がある程度かかるからです。
現実的にそこまで費用をかけられないとか、時間がないといった方が多いので、許される範囲内である程度のリスク因子を抱えながらの中でのインプラント埋入ということになるのがほとんどのようです。
我々臨床家が一番悩むところはそういった線引きをどこに設定するかということでしょう。
大学病院でも確実なリスク因子となる例えば喫煙歴などがある人のオペは基本的に最初の段階で除外されます。よく週刊誌沙汰になる一般開業医でのインプラントの失敗例などでは、恐らくこうしたところでの線引きが甘かったことによるものが起因しているからであろうと推察されます。
ですので、もしインプラントをお受けになる場合にはその担当の先生に、自分に今あるリスク因子が何なのか?をよく教えてもらって、理解したうえで治療を進めていかれるのが一番だと考えます。インプラントを他院で入れてもらったのだけれども噛み難いので当院で噛めるようにしてほしい… といったご相談や、その後の歯周病の治療やメンテナンスだけをしてほしいといった方がたまにお見えになりますが、これが本末転倒なのはご理解いただけると思います。
インプラントは素晴らしい治療選択の一つですが、その前にご自身がその歯を失うことになった本当の原因が何だったのか?
今一度ご担当の先生とよく話し合われて、納得したうえで治療を進められることを強くお勧めいたします
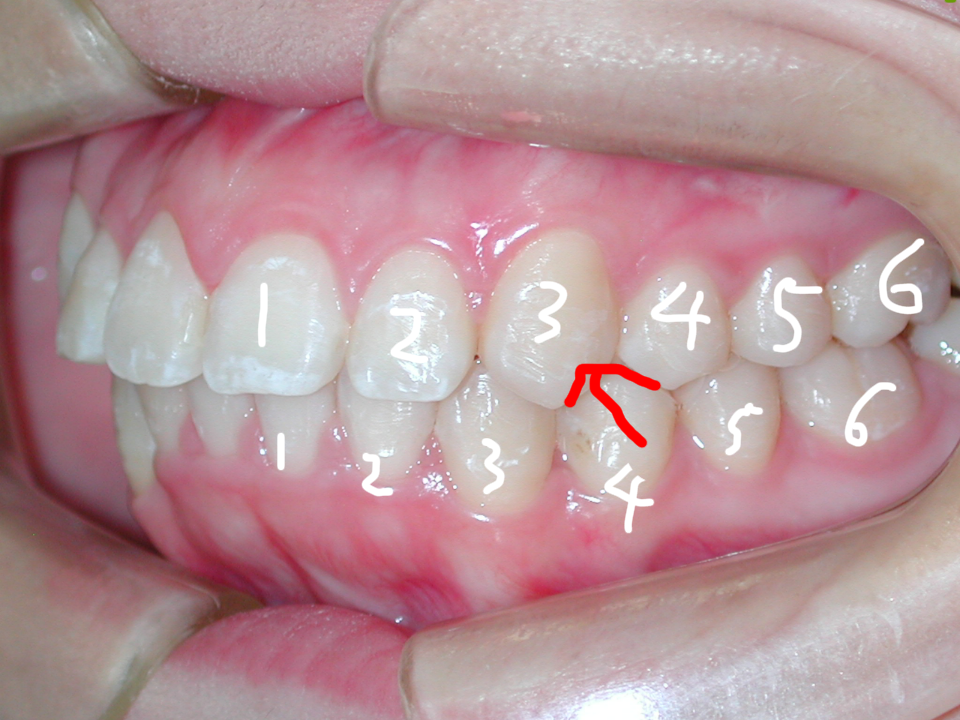



 八重歯(やえば)は昔は「八重歯ちゃん!」と呼ばれ、可愛い女の子の代名詞でしたが、海外の人達からは「ドラキュラの歯」と揶揄されたりして、現代では治さなければとなってきました。
八重歯(やえば)は昔は「八重歯ちゃん!」と呼ばれ、可愛い女の子の代名詞でしたが、海外の人達からは「ドラキュラの歯」と揶揄されたりして、現代では治さなければとなってきました。