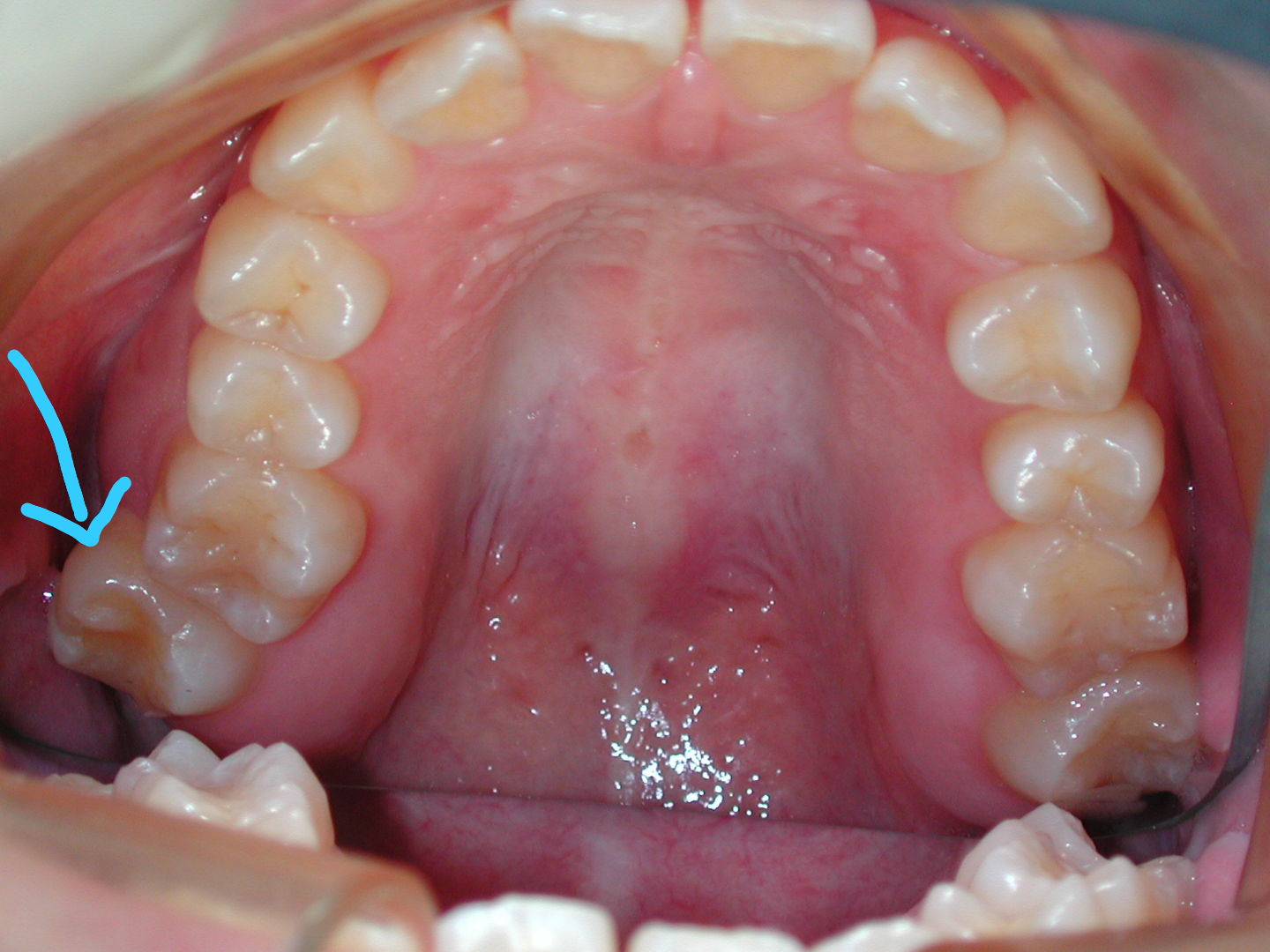
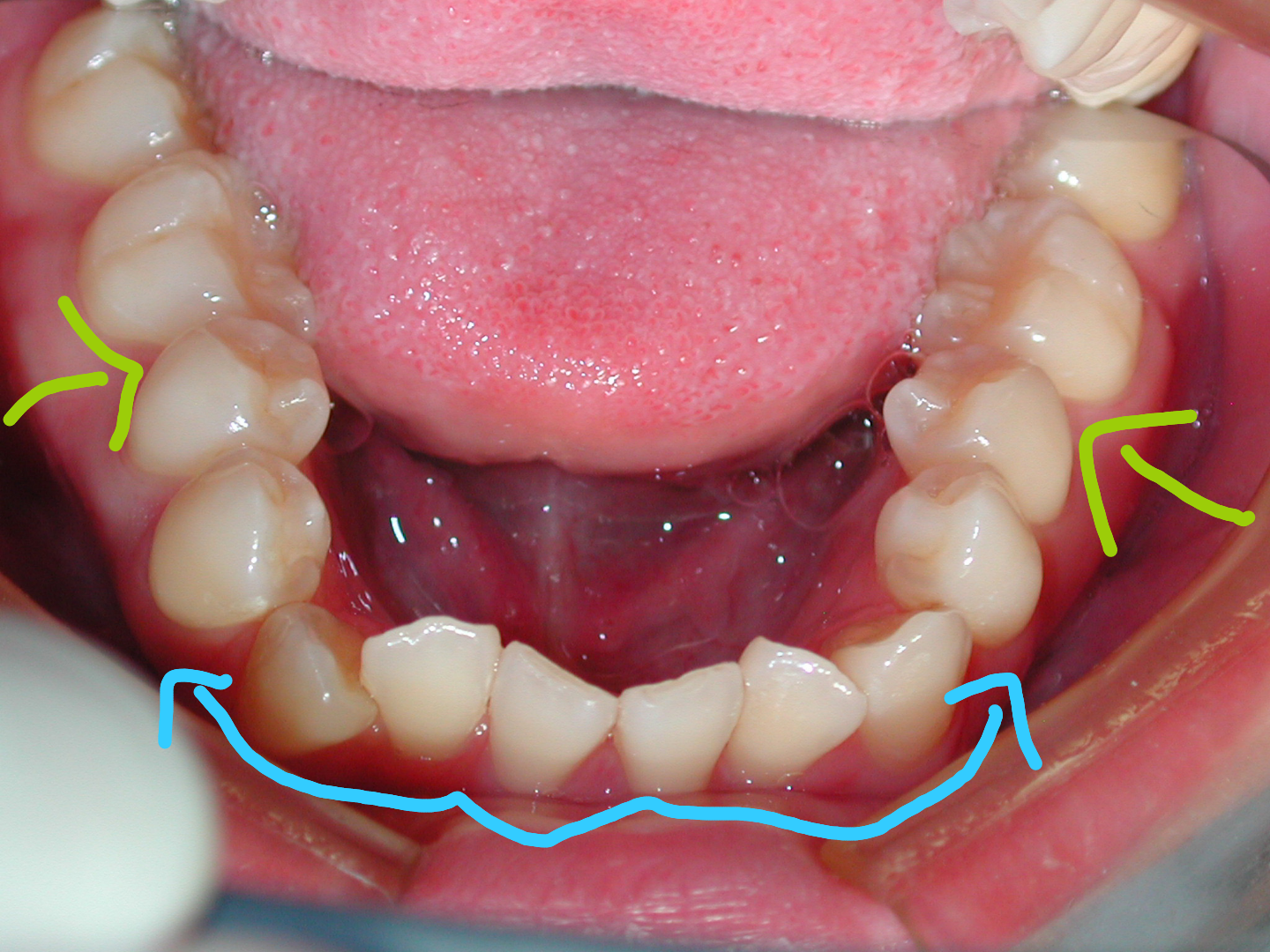
目黒区祐天寺のアクアデンタルクリニック院長の仁藤博之です。
当医院では「他医院や大学病院で外科手術が必要と診断された」という開咬(オープンバイト)や骨格性の受け口の方々から毎日のようにメールや電話で矯正相談の連絡が来ます。
その次に多いのが…
「矯正治療するにあたって、犬歯の真後ろの4番すなわち第一小臼歯を抜かないといけない」と言われたという患者さんたちです。中にはもう抜歯済みだったりする方もいらっしゃいます。
アクアデンタルクリニックでは開業以来23年,「噛み合わせの安定に欠かせない小臼歯の抜歯をしない」矯正治療を行っています。
一般的に矯正相談で歯科医院を訪れる患者さんの一番の悩みの原因は
● 八重歯(やえば)… 上顎の犬歯(糸切り歯)が飛び出している状態。昔なら歌手の河合奈保子さん、現代なら元AKBの板野友美さんがこの状態です。 一般的には顎の骨に対して歯が並ぶスペースが十分に無いため、乳歯から永久歯に生え変わる際に正しく並びきらないことで生じると言われています。
● 叢生(そうせい)ガタガタ…歯がきちんと並んでおらず、不揃いになっている状態。下顎の前歯に多く発生し、上記の八重歯(やえば)の原因に加えて下顎の親知らずはが大きくしかも手前の歯を押すように生えてくる為生じると言われています。
がダントツです!つまり
① 見た目が悪い!
八重歯(やえば)は昔は「八重歯ちゃん!」と呼ばれ、昭和時代では可愛い女の子の代名詞でしたが、歯並びに対する意識の高い海外の人達からは「ドラキュラの歯」と揶揄されたりして、現代では治すのが当然となってきました。
② 八重歯(やえば)が噛み合わせに参加しないために噛み合わせに問題が起きる!
2017.11.28の院長コラム「犬歯の役割と重要性について」をご参照下さい。
③ 歯磨きが難しいため虫歯や歯周病になりやすい!
当然、口臭の原因にもなります。
④ 八重歯(やえば)が邪魔になり口が閉じ難くい為常に口が半開きになっている!
だらしのない印象を与えますし、口が渇くため歯周病や口臭の原因にもなります。
よって上記①~④が改善されるわけですから、確かに矯正治療は大変ですが得る恩恵の方が遥かに大きいことがお分かり頂けると思います.
ちなみに、8020(80歳で20本の歯の残す)を達成された方には、受け口や八重歯などの重度のガタガタの方は見られなかったとのことです。
それではどのように矯正治療を行うのでしょうか????
【一般的に行われている矯正方法】×
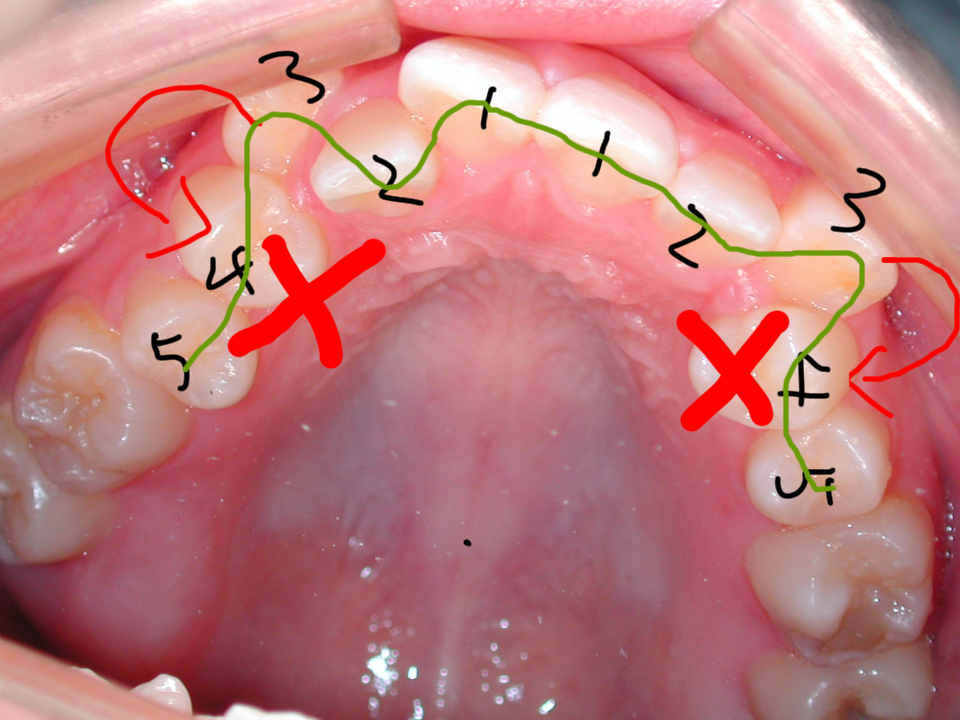
上記の通り八重歯(やえば)は「顎の骨が小さく歯が並びきらないため生じる」と考えられています。顎の骨が小さい=歯が並ぶスペースが無いので、犬歯3の後ろの小臼歯4(または小臼歯5)を抜歯して、スペースを確保して犬歯3を歯列の中に取り入れるのが一般的に行われている方法で良くご理解頂けると思います。
しかし!
実際には下の写真のように小臼歯4を抜歯せずに、犬歯3を歯列の中に取り入れることが可能なのです!! ◎
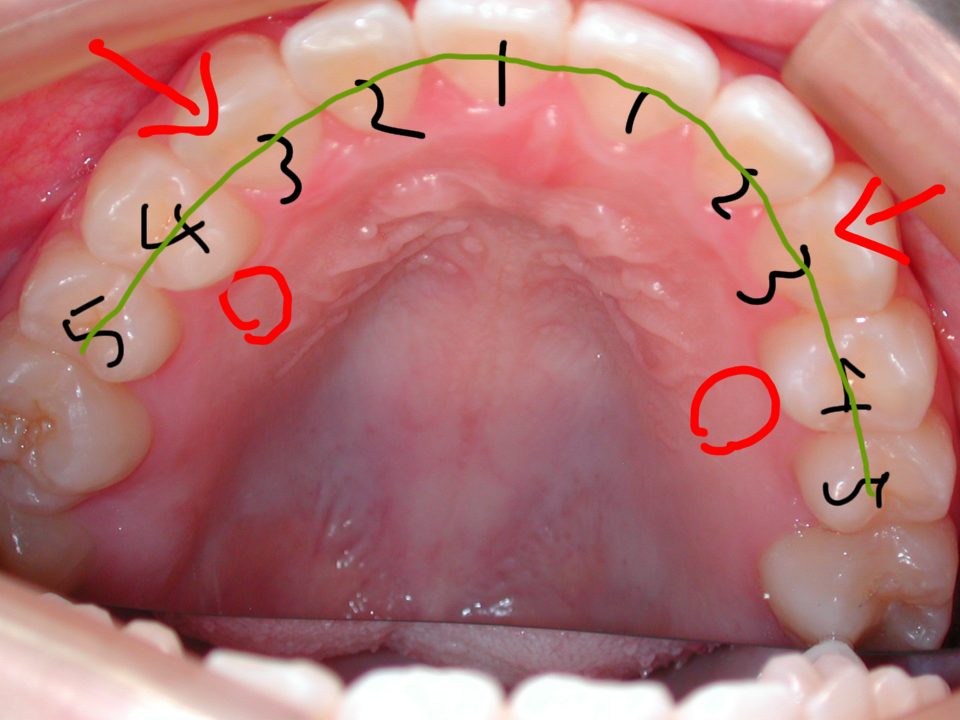
「顎の骨が小さくて歯が並びきらない」はずなのに何で綺麗に並べることが出来るのでしょうか???
今までは八重歯(やえば)や叢生(そうせい)ガタガタを治療するためにはどこか歯を抜かなければなりませんでした。何故ならそれらの原因は「顎の骨が小さくて歯が並びきらない」と考えられてきたからです。
そのために噛み合わせにとって重要でなく(これが大きな間違い!)、前歯の見た目を並べるのに簡単なので、その真後ろにある小臼歯(4番、5番)が便宜的に抜歯されてきました。
しかし、近年になり小臼歯を抜歯して矯正治療を行った後に、顎が痛くなったり、うまく噛めない、顎の位置が定まらない、更には全身の不調和を訴える患者さんが増えてくるようになりました。
私の臨床経験でも大変多いです。
小臼歯を抜歯することで、歯のアーチが狭くなり、舌のスペースが狭くなります。
その結果、顎が後ろに下がってしまい、違和感が生じると考えています。
逆に、噛み合わせが安定している患者さんは小臼歯(4番)がしっかり噛んでいるということに気が付くようになりました。つまり、小臼歯は噛み合わせの安定に欠かせない歯であることが分かってきたのです。
見た目を綺麗にするために辛い思いをして受けた矯正治療のせいで機能的な問題が生じてしまう…これでは本末転倒です!
何度も述べていますが『機能的なモノは美しい!』のです。見た目だけを改善した矯正治療ではいけないのです!
八重歯(やえば)や叢生(そうせい)ガタガタになる原因は「顎の骨が小さくて歯が並びきらない」だけでなく、
① 噛み合わせの高さ、
② 下顎の位置関係、
③ 歯の傾き
の不調和など様々な要因が絡み合ったためであることが分かってきています。
ですから「親知らず(8番)を抜歯するだけ」で今までなら小臼歯(4番、5番)を抜歯しなければ出来なかった症例でも矯正治療が可能なのです!
人間の下顎は人類の進化の過程の中で、後ろに下がりやすくなっているということが分かってきました。試しにご自身の下顎を後ろに下げて噛んでみて下さい。非常に不快な感じがすると思います。実際に人間の下顎を後ろに下がるようにな噛み合わせの実験で脳がストレスを感じるというデータが出ています。また顎関節症や頭痛などの様々な不定愁訴は下顎が後ろに下がることで起こるとも言われています。
当医院では「小臼歯は人間が生きていくために欠かせない歯」という認識を持って小臼歯を抜歯せずに小臼歯の大切な機能を失うことの無いように矯正治療のみならず噛み合わせ治療に取り組んでいます。
「小臼歯抜歯しないと仕上がりが口元もっこりチンパンジーになる」と他医院で言われた、という方もいらっしゃいます。確かに小臼歯抜歯していないのに仕上がりが口元もっこりの方も拝見したこともあります(ただしこれはストレートワイヤーというただ1本線ワイヤーを乗り換えるだけのシステムやただ漠然とマウスピース矯正で矯正した例が圧倒多数です)。
抜歯した方が前歯が引っ込み、見た目がより綺麗なこともあります。しかし、その代償に生じる不定愁訴の方が大きいと日々実感しています。
特にハイアングルⅡ級骨格という顎が小さな方は上顎前歯が出ていることが多く、小臼歯抜歯矯正が当たり前のように行われてきました。しかしそれにより本来後ろに位置している下顎そして顎関節が更に後退するため。不定愁訴が起きる確率が非常に高いと実感しています。
また、ハイアングルⅡ級は最近の若者に多い骨格で、確かにシュッとしてカッコいいのですが、非常に危険な骨格とも言えます。
そもそも小臼歯抜歯矯正はまだ矯正学を日本がアメリカから取り入れ始めたばかりの頃の技術です、お顔の骨格が縦長で、顎の運動がチョッパー(縦に包丁を切る感じ))タイプのアメリカ人には小臼歯抜歯してもあまり影響が無いのです。
ところが、日本人をはじめとするモンゴロイドはお顔の骨格が短頭で、顎の運動がグラインド(牛がモグモグ反芻する感じ)タイプなので、小臼歯抜歯は危険なのです。
当医院では、GEAWという矯正システムで噛み合わせの高さ、下顎の位置関係、歯の傾き等の不調和にアタックしていくため、小臼歯を抜かなくとも口元がもっこりすることなく治すことが可能です。
一度抜いた小臼歯は戻ってきません!!
先ずは一度ご相談下さい。
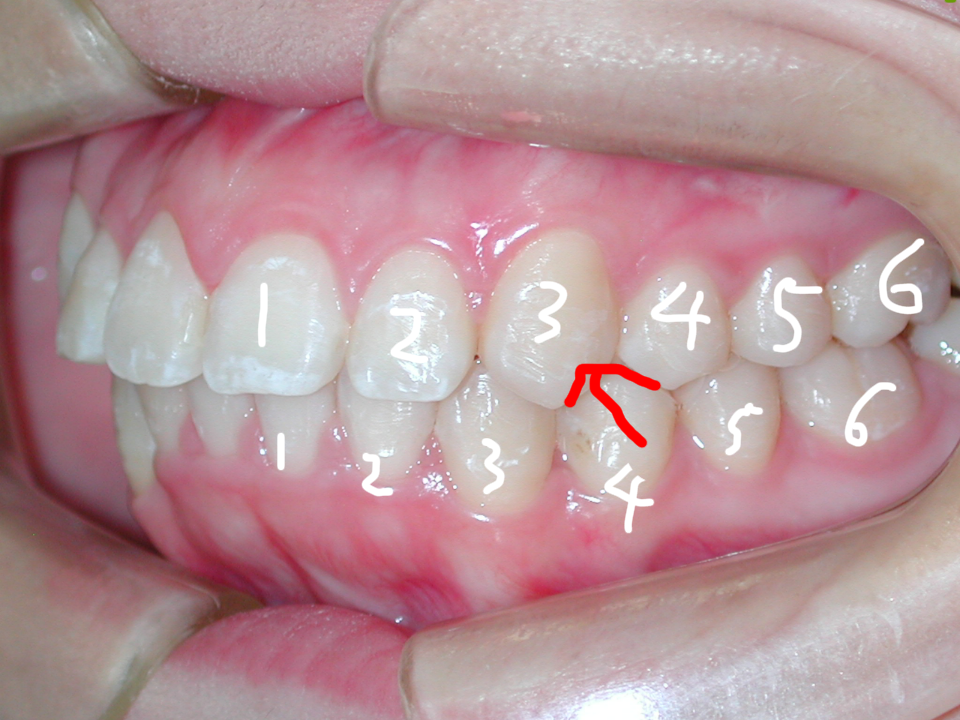



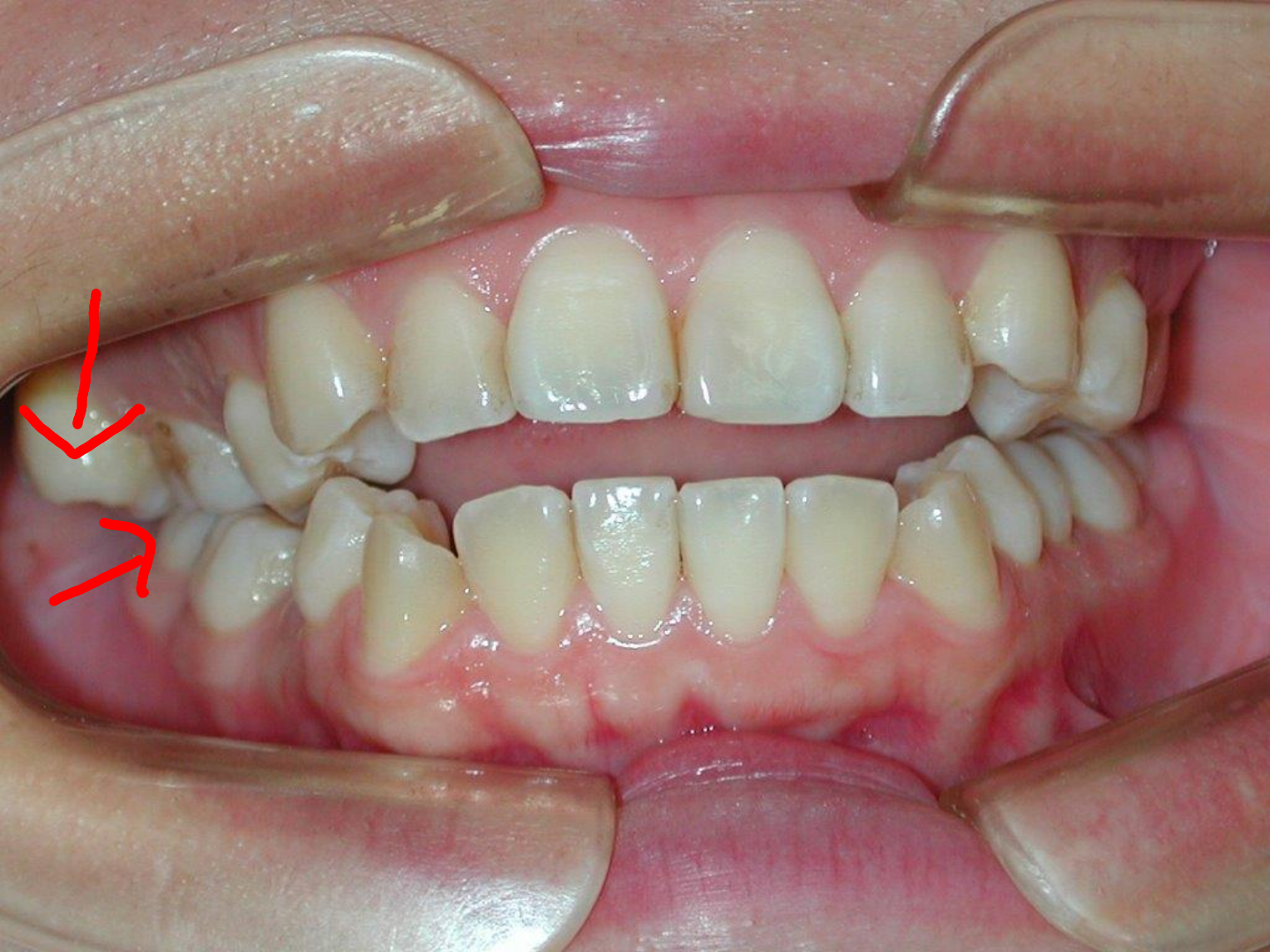
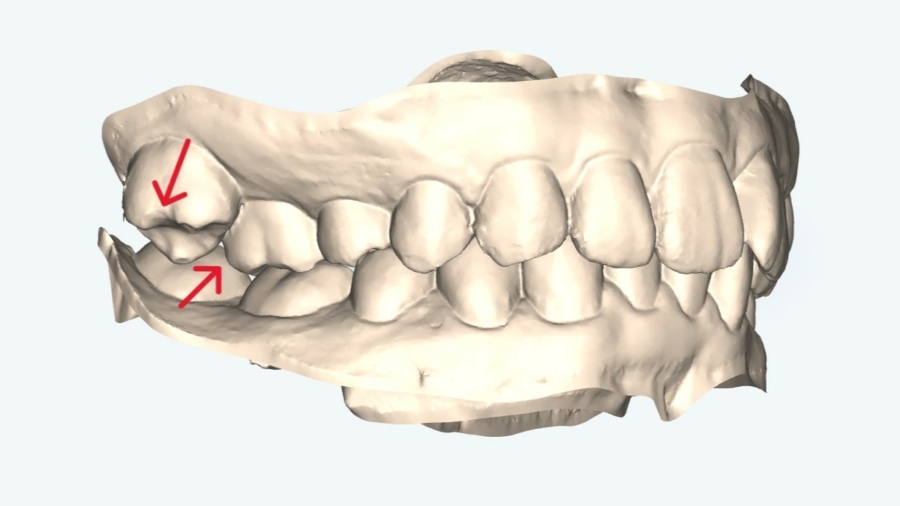
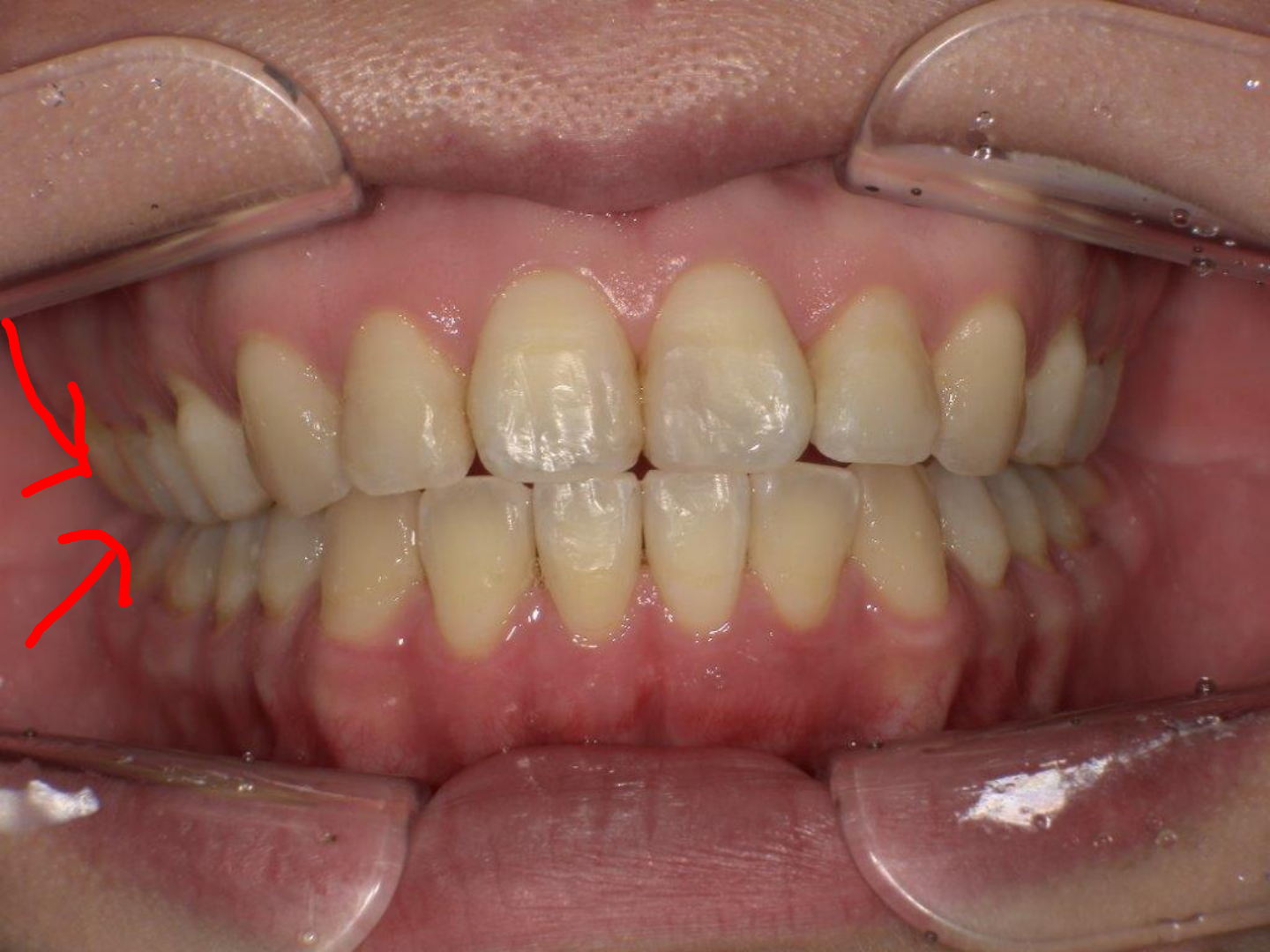
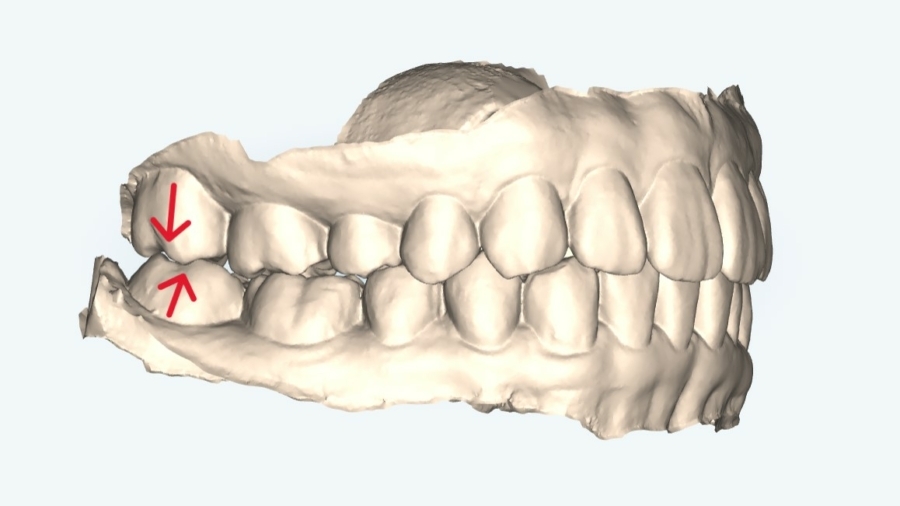
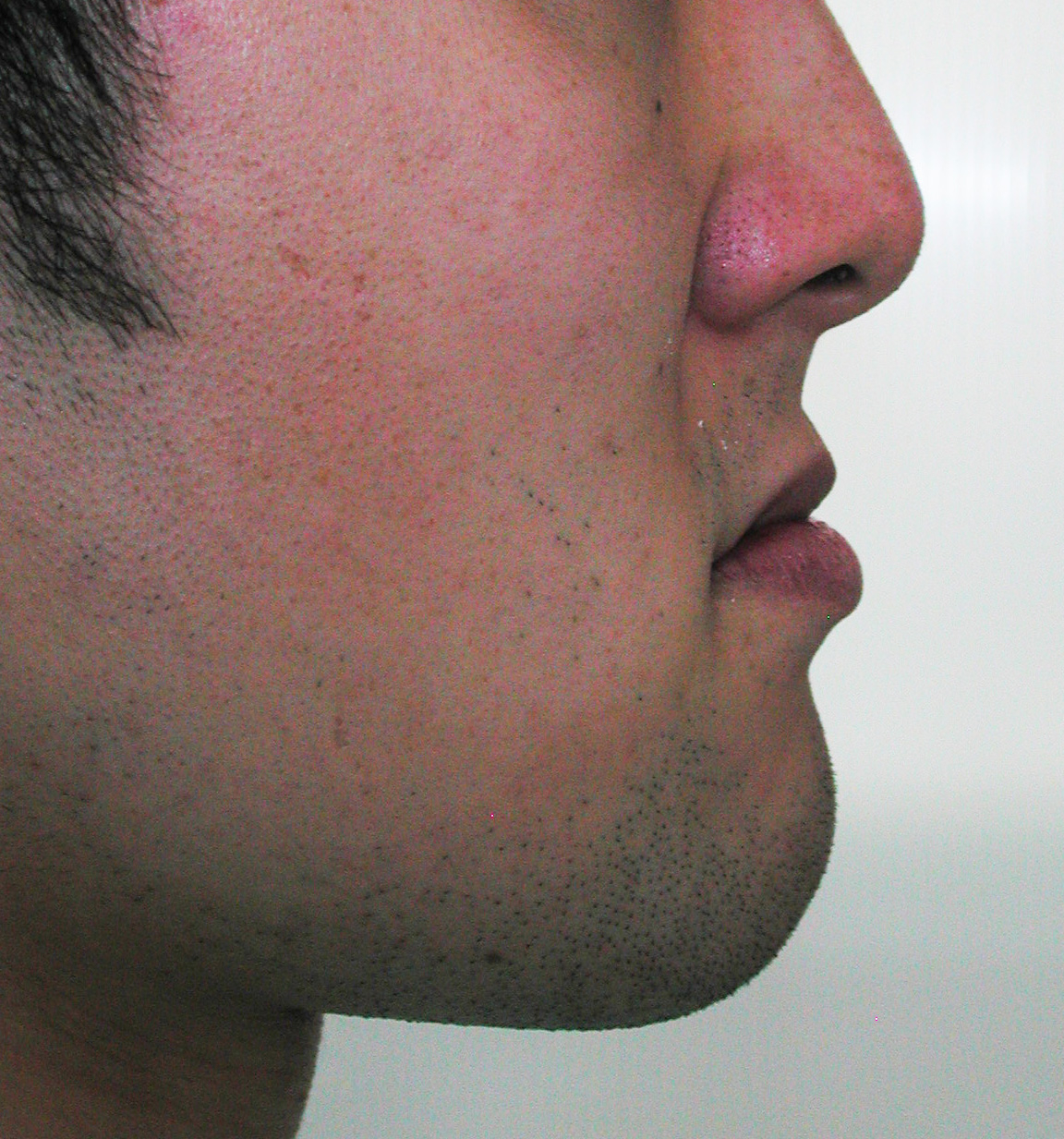
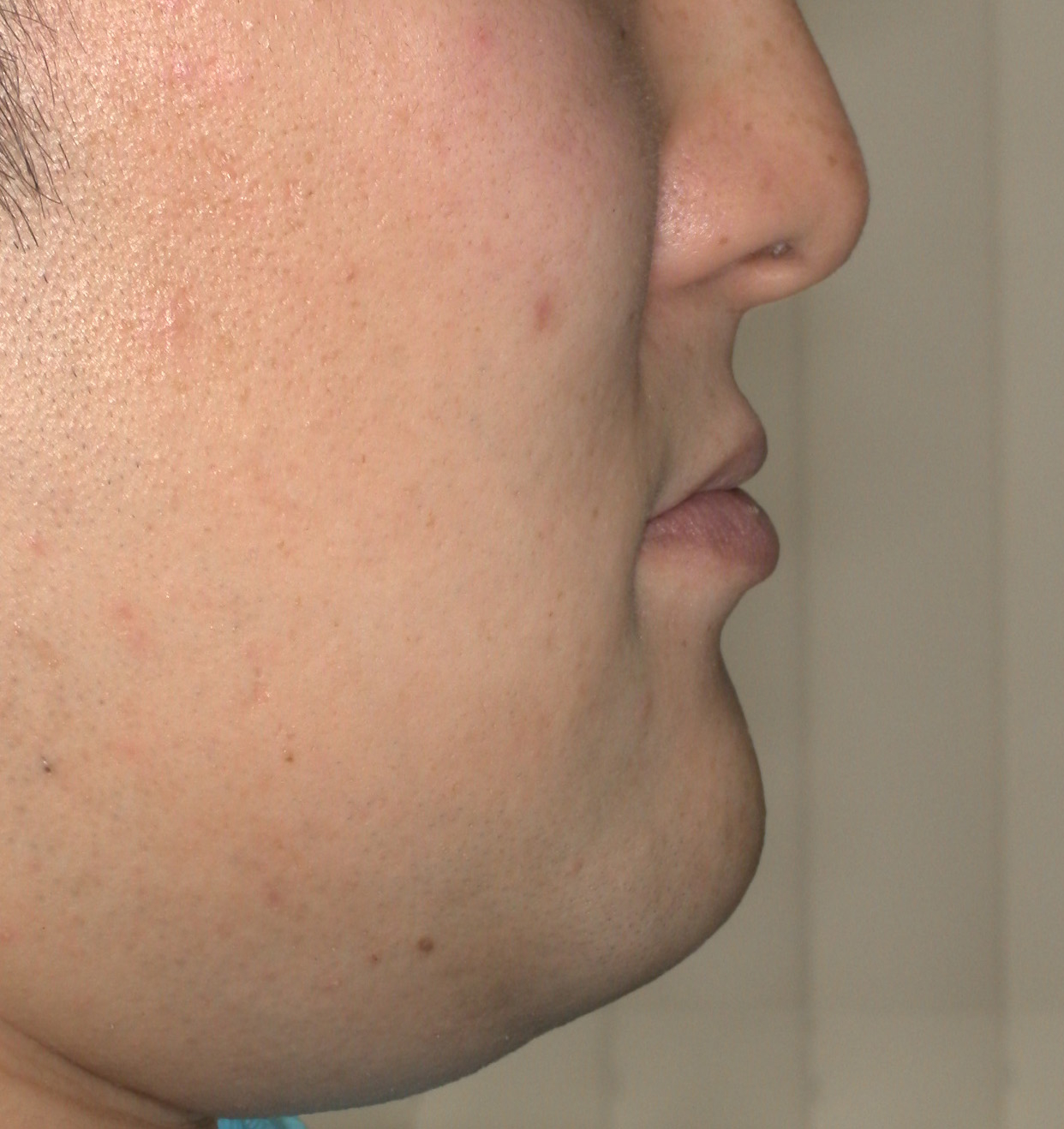
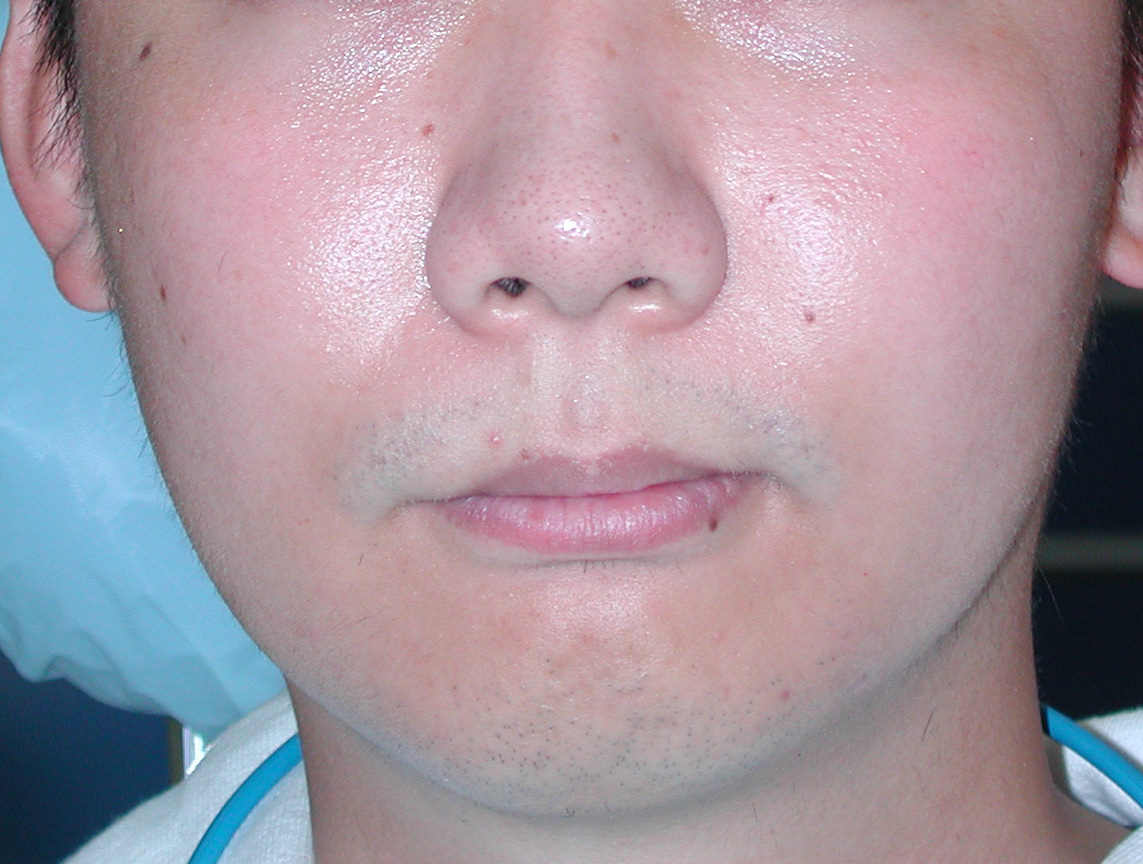
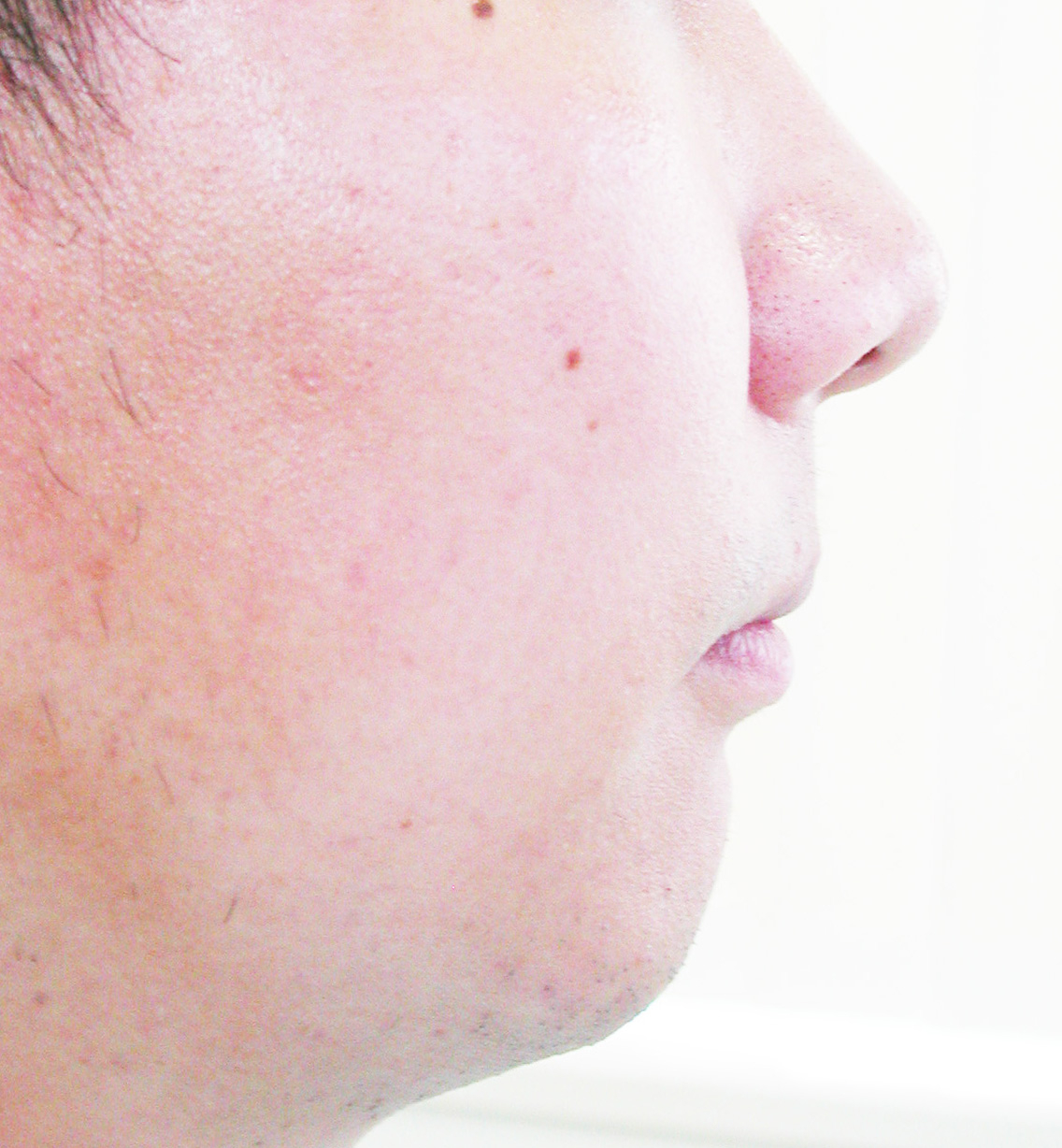
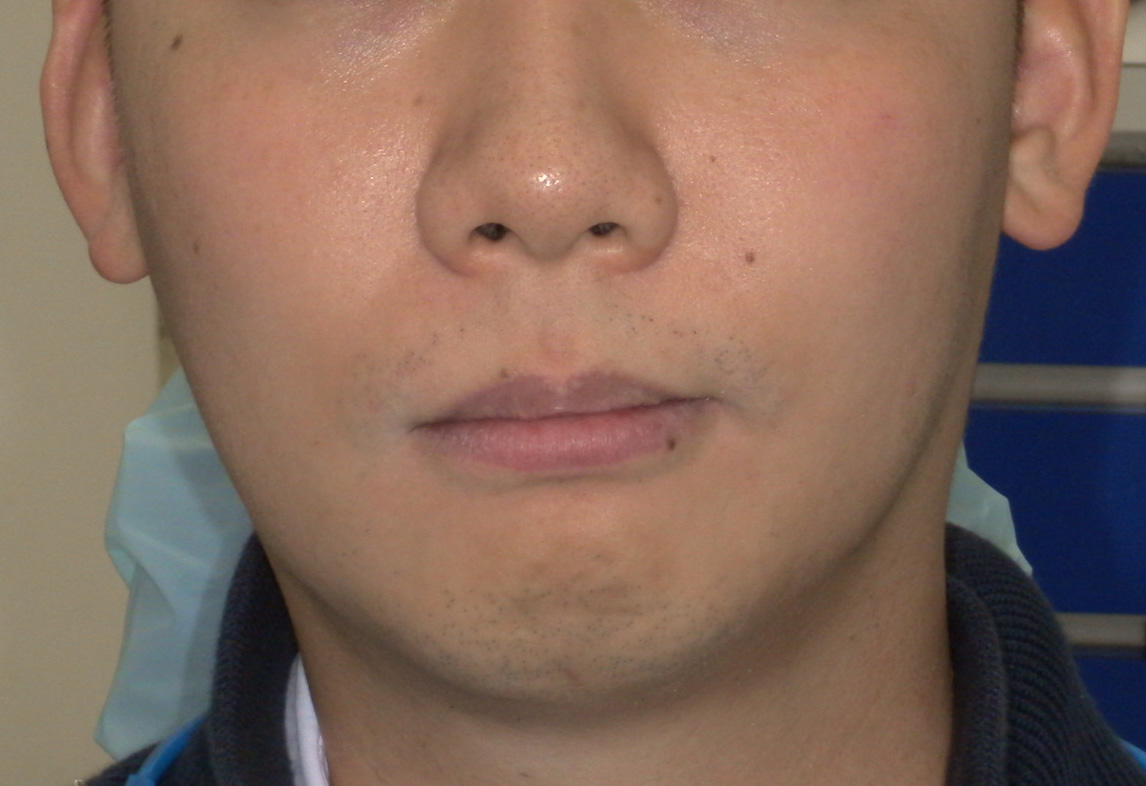
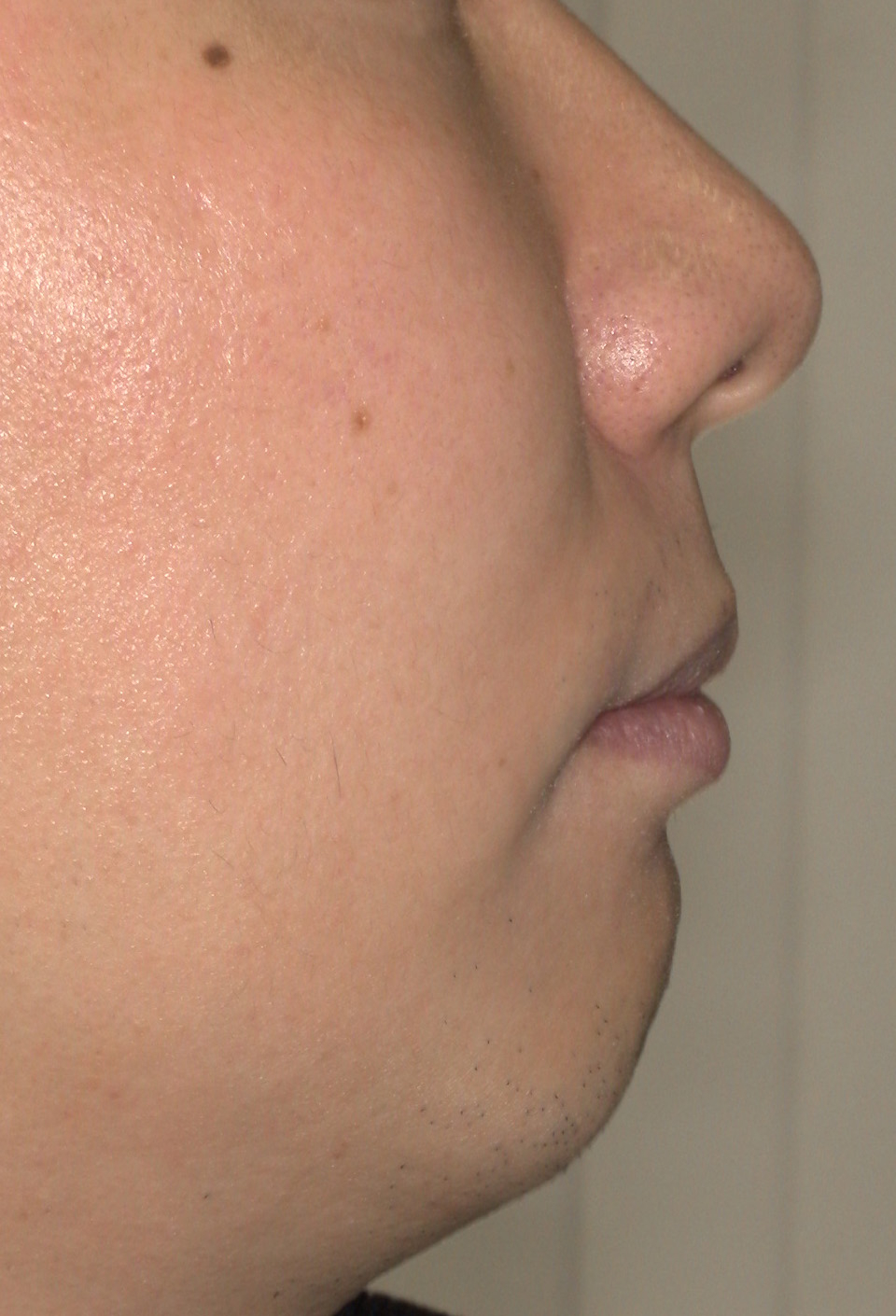
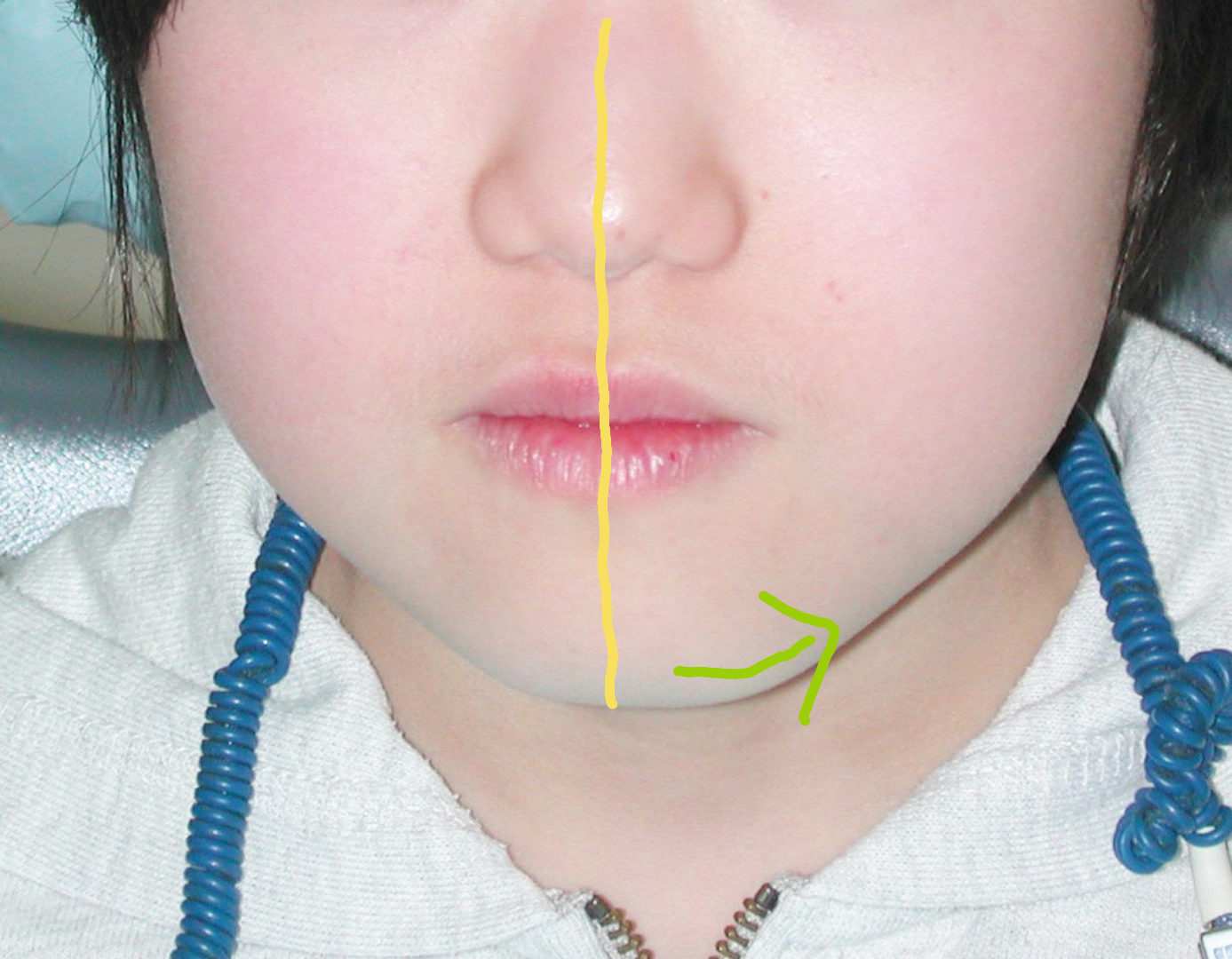
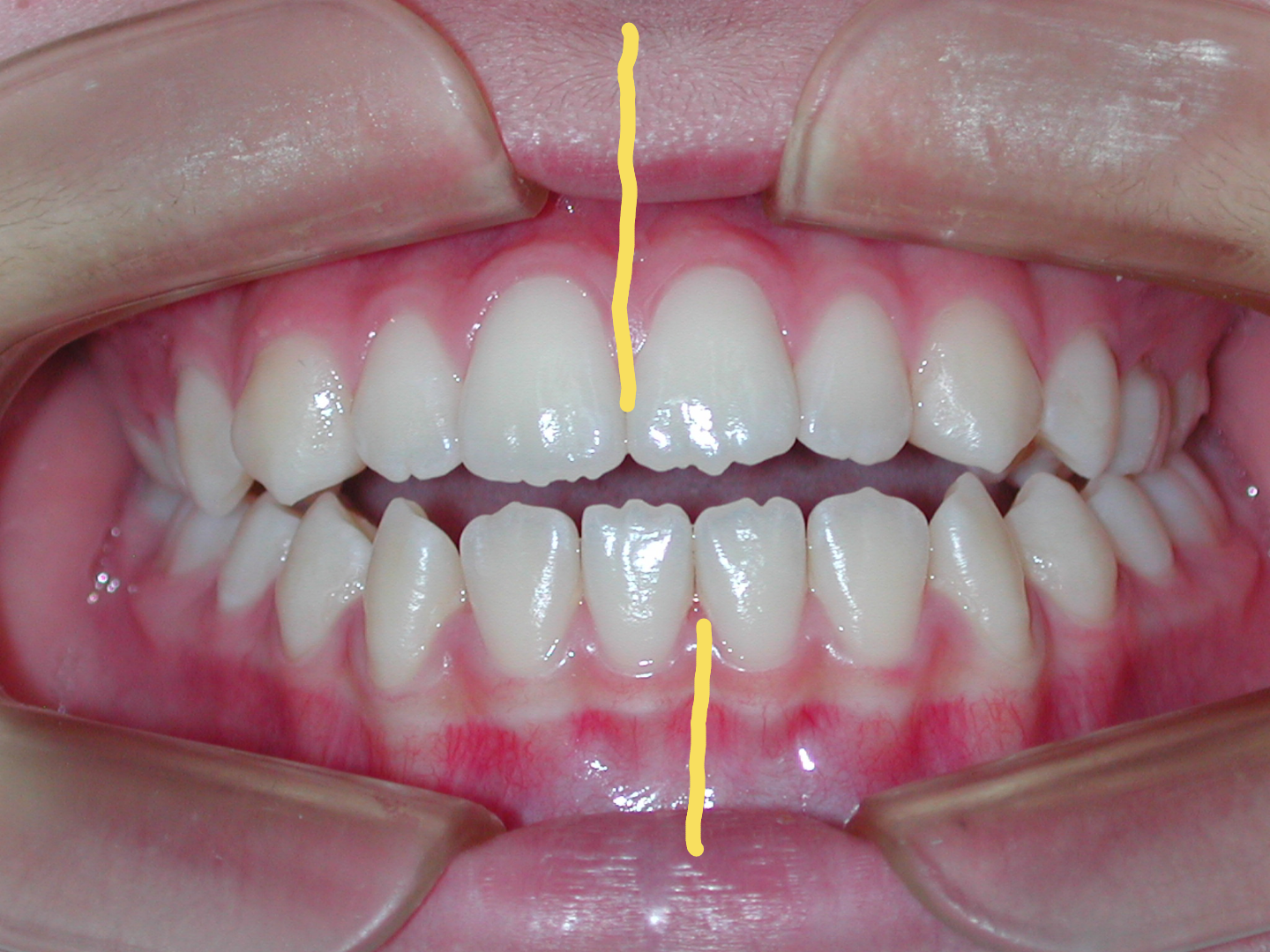
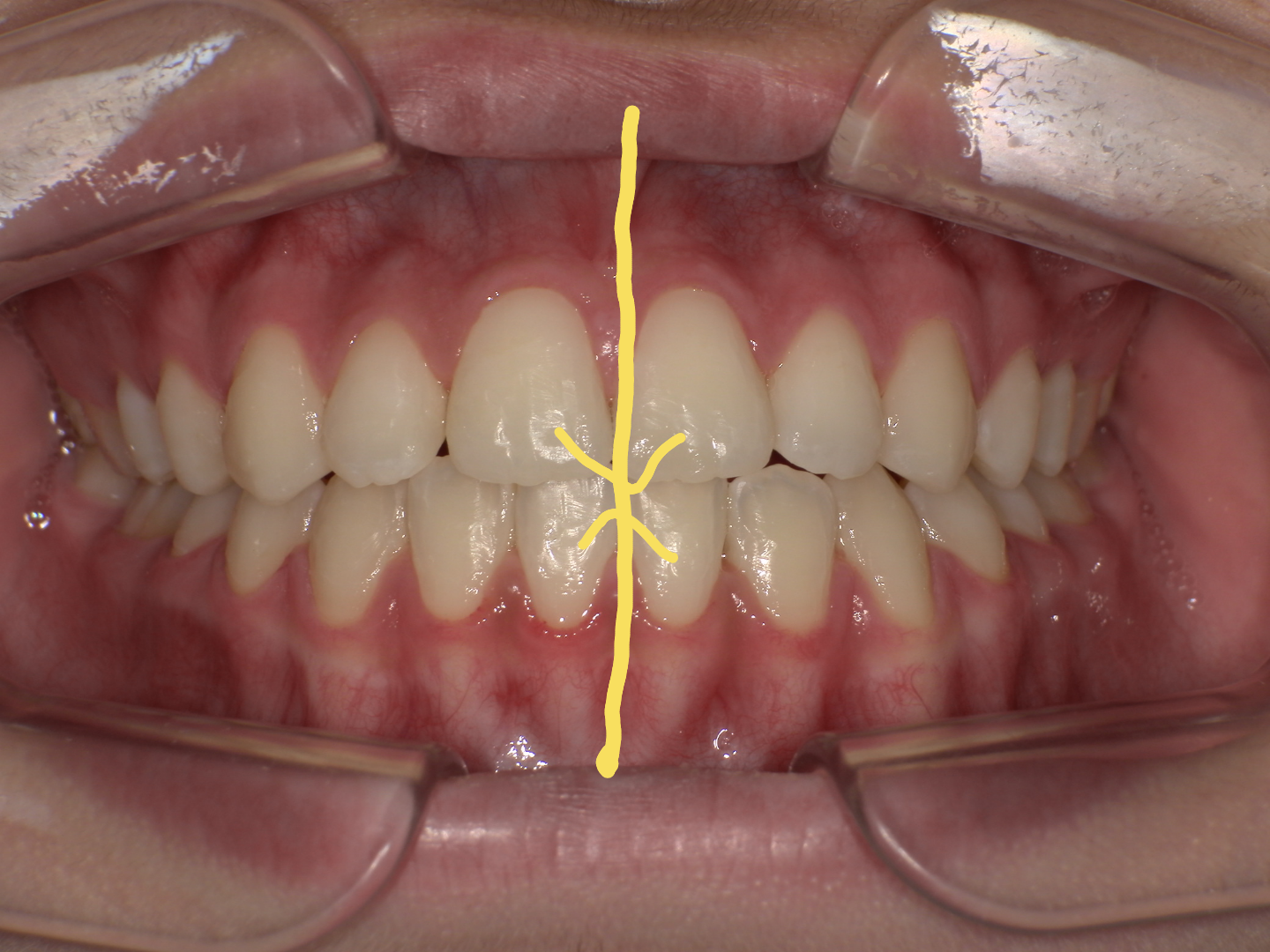
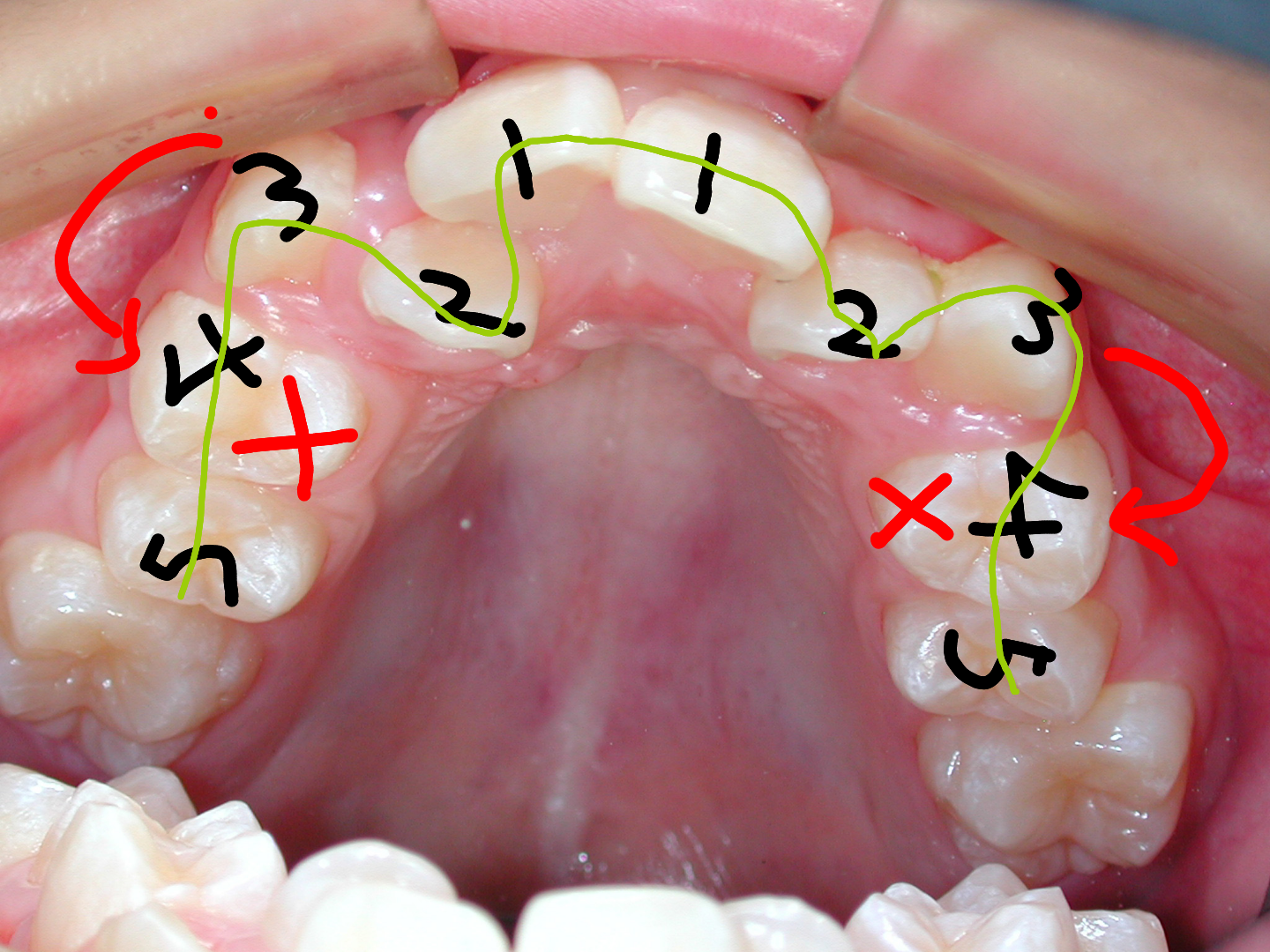
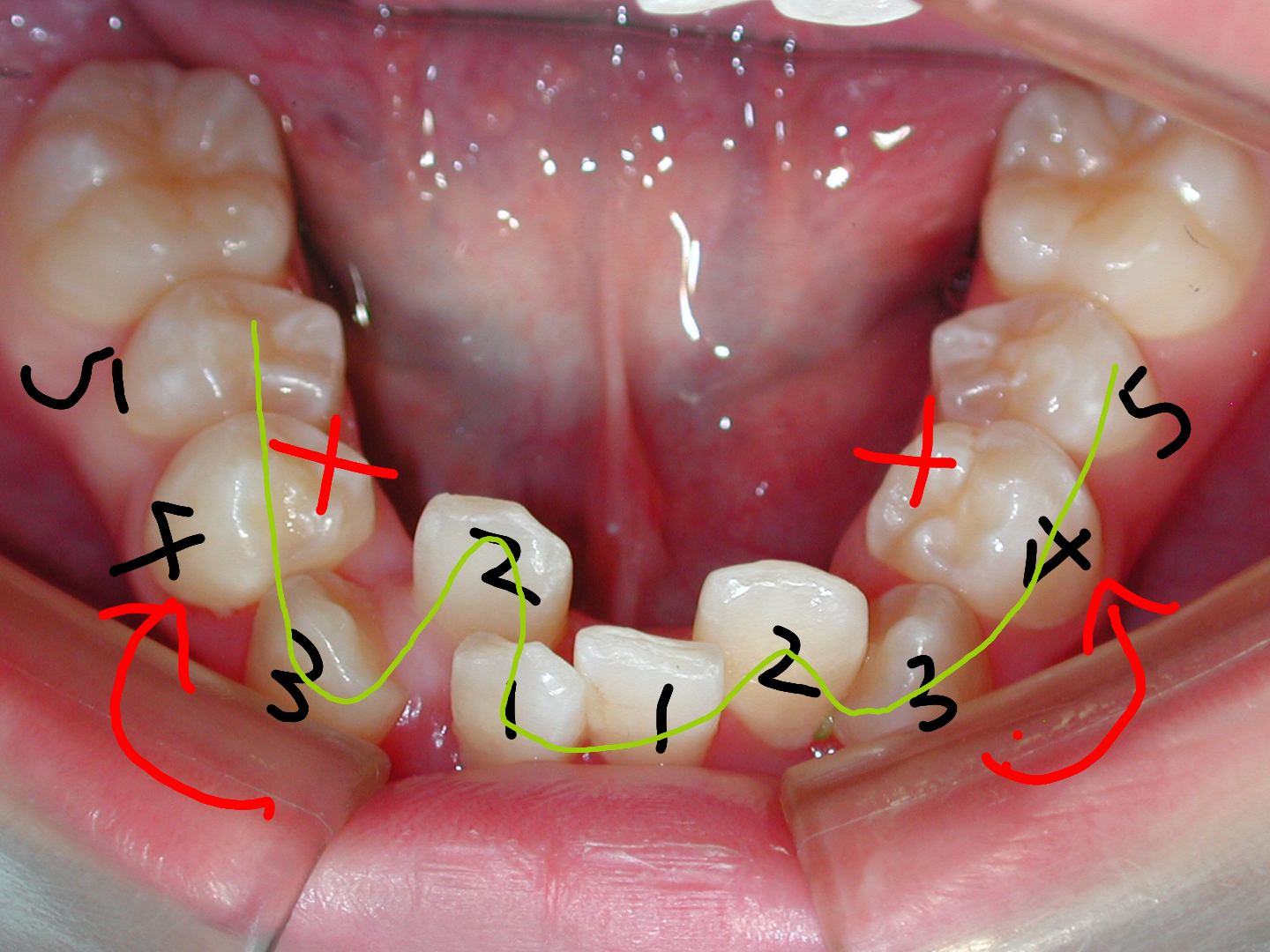
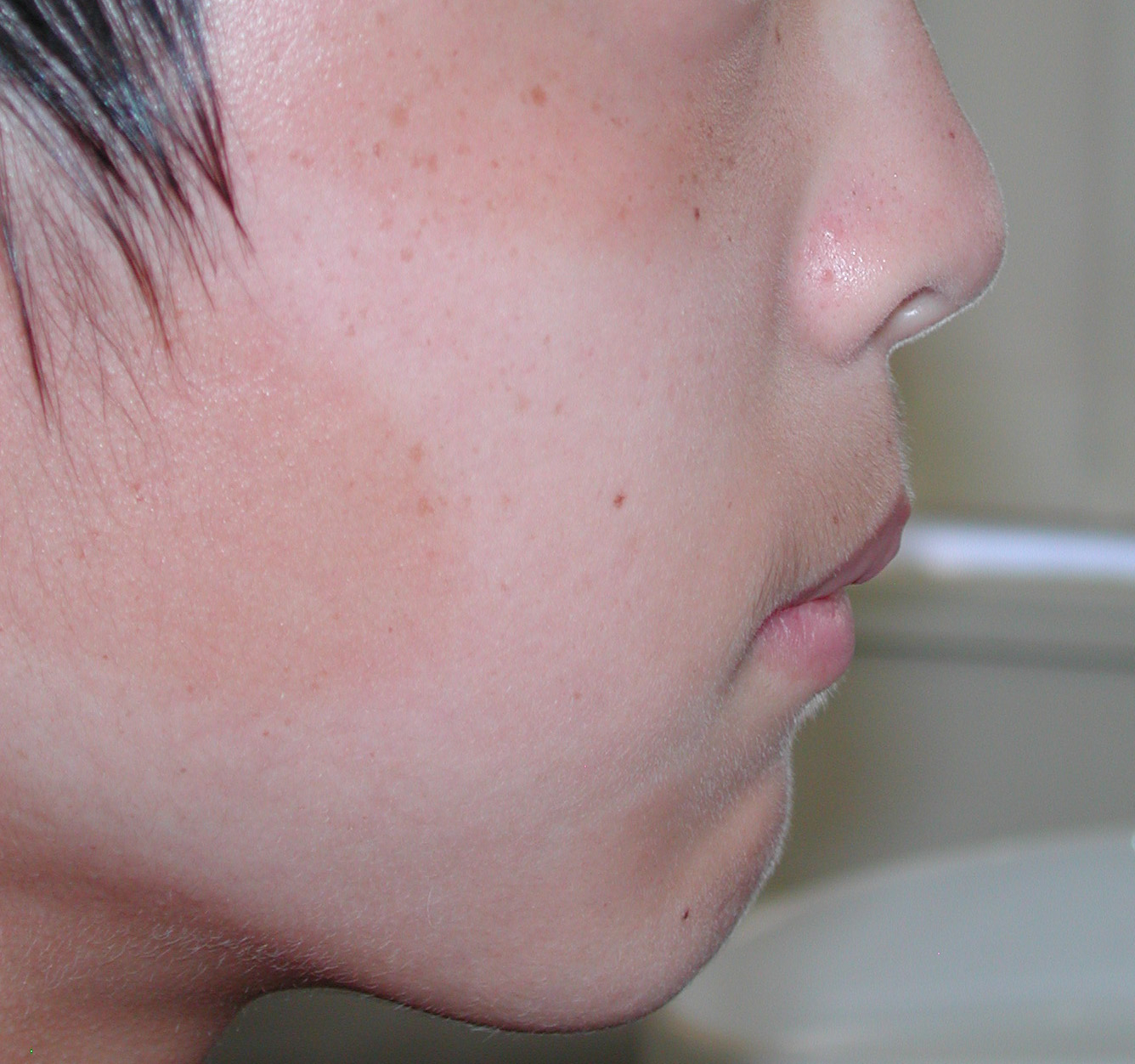
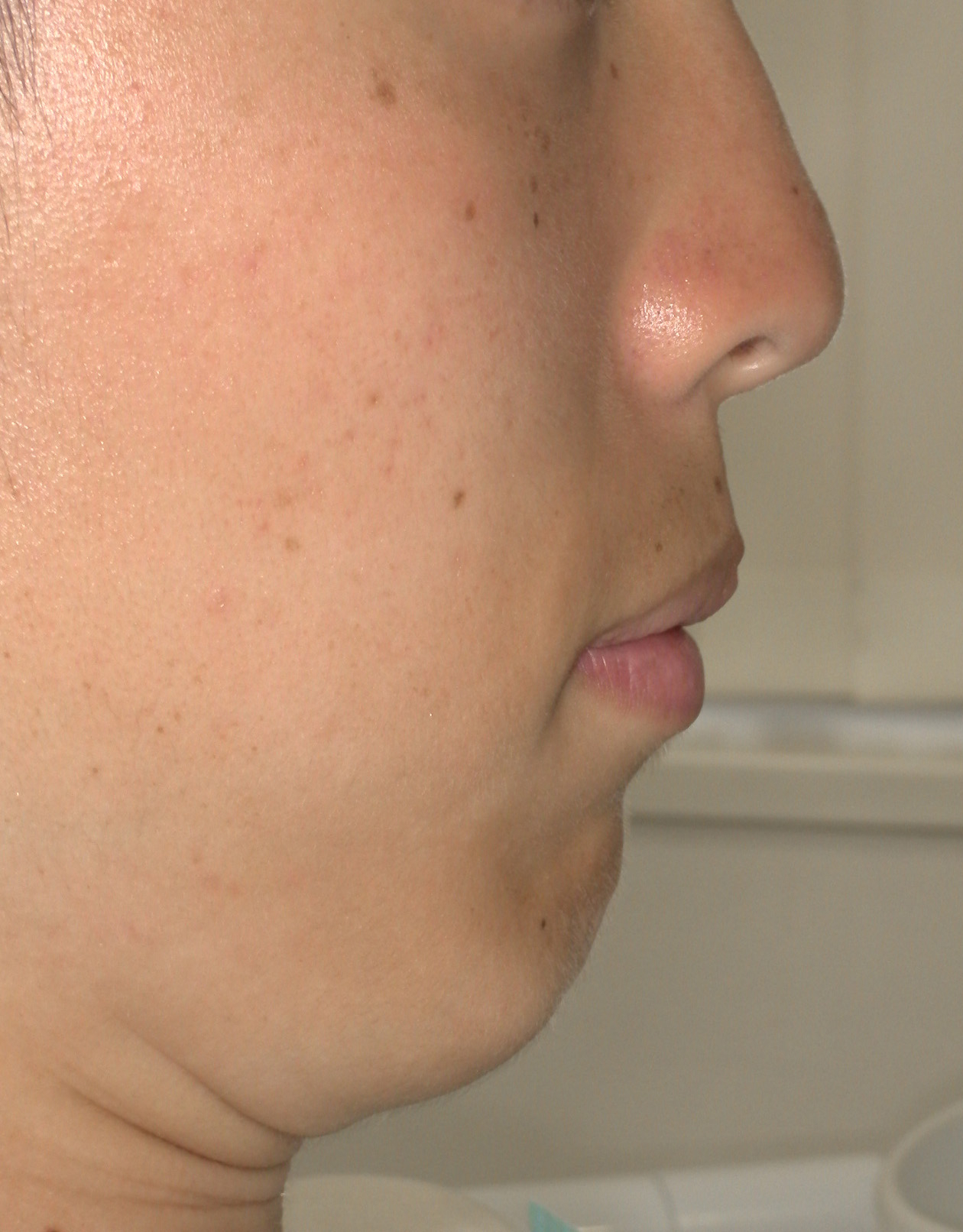



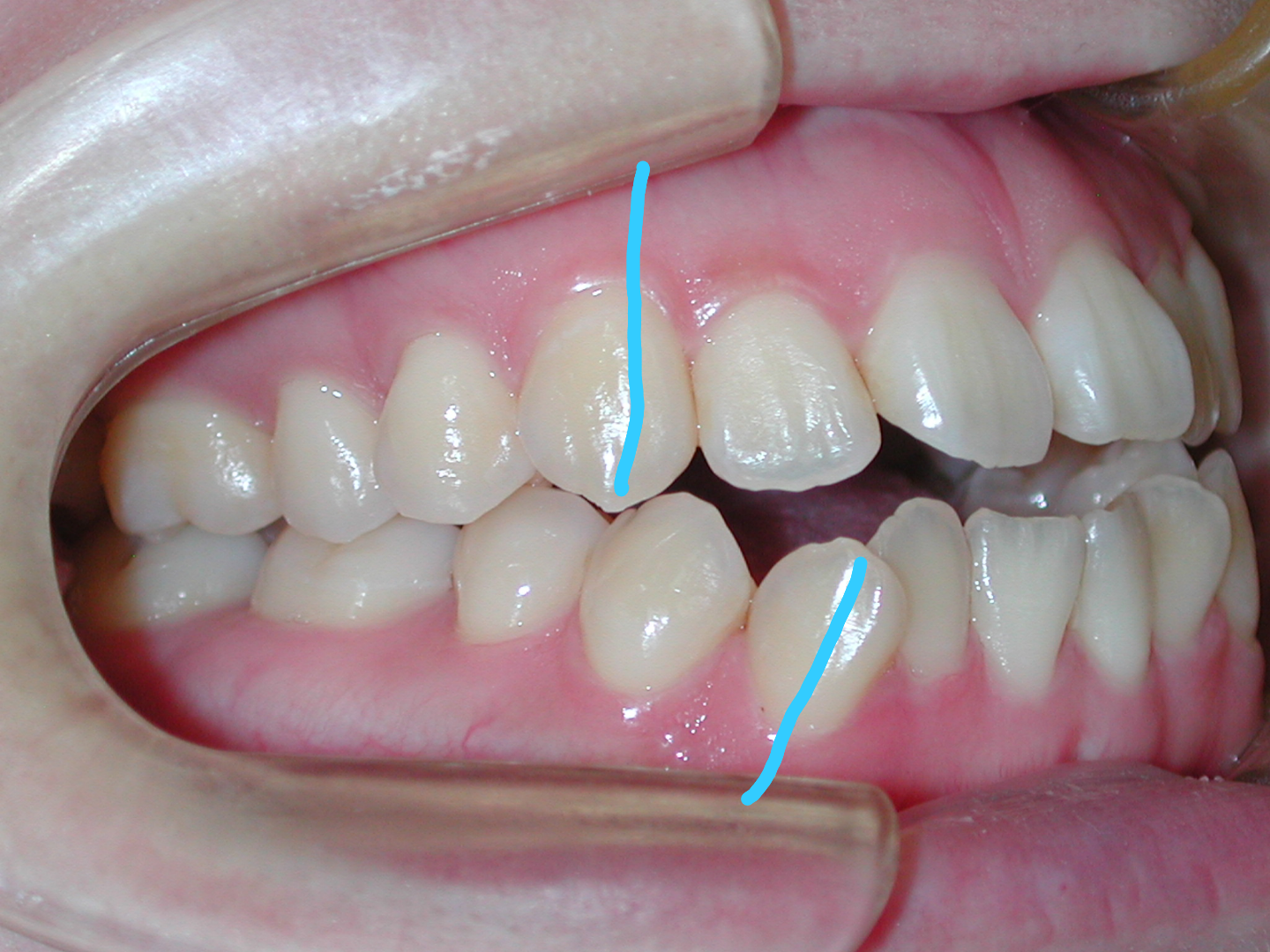
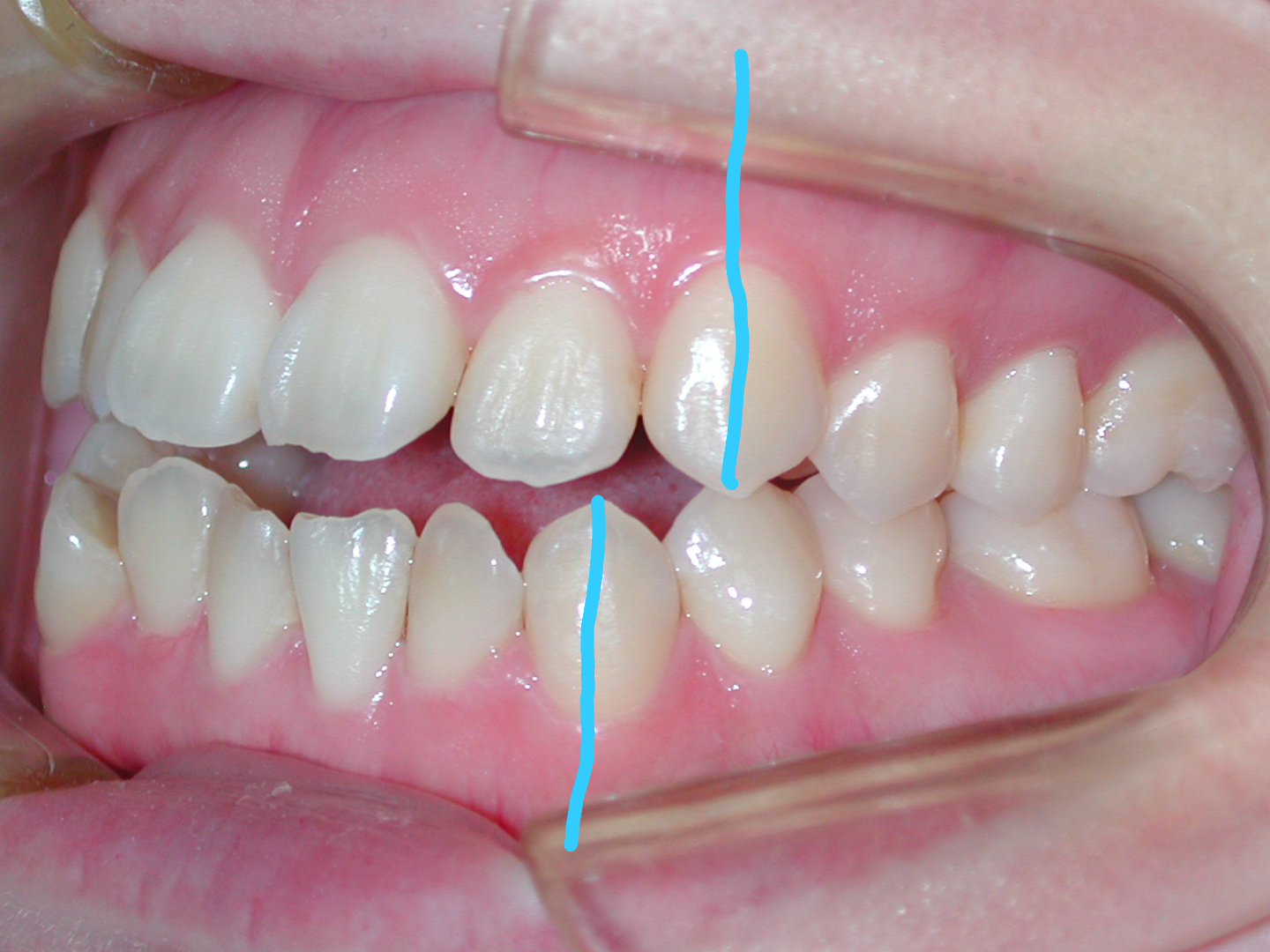 犬歯(八重歯)の位置と下顎前歯の叢生(ガチャ)を揃えたら重度下顎前突(受け口)となります
犬歯(八重歯)の位置と下顎前歯の叢生(ガチャ)を揃えたら重度下顎前突(受け口)となります